PRESENTACIÓN DE CASO
doi: http://dx.doi.org/10.7705/biomedica.v36i0.2917
1 Departamento de Medicina Interna, Hospital Universitario Erasmo Meoz, Cúcuta, Colombia
2 Facultad de Salud, Universidad de Pamplona, Pamplona, Norte de Santander, Colombia
Contribución de los autores:
Jairo Lizarazo y María Fernanda Castellanos: manejo del paciente y escritura del artículo
Claudia Rosa Omaña, Miguel Chaín y Sergio Villamizar: manejo del paciente
Recibido: 27/07/15; aceptado: 16/02/16
Se presenta el caso de un hombre de 44 años, previamente sano, con varicela, trombocitopenia grave, manifestaciones hemorrágicas en mucosas y una extensa hemorragia cerebral en el hemisferio derecho. Su tratamiento incluyó la transfusión de plaquetas y altas dosis de esteroides. El paciente mejoró, aunque persistieron la hemianopsia homónima izquierda y la epilepsia, tratada con medicación.
Palabras clave: hemorragia cerebral, trombocitopenia, varicela, adulto.
doi: http://dx.doi.org/10.7705/biomedica.v36i0.2917
Intracerebral hemorrhage caused by varicella-induced thrombocytopenia
We present the case of a previously healthy 44-years-old man with chickenpox, severe thrombocytopenia, mucosal hemorrhage, and intracerebral hemorrhage in the right hemisphere. The patient was treated with platelets and high doses of steroids. He recovered although with persistent left homonymous hemianopsia and epilepsy, which were controlled with medication.
Key words: Cerebral hemorrhage, thrombocytopenia, chickenpox, adult.
doi: http://dx.doi.org/10.7705/biomedica.v36i0.2917
La varicela es una enfermedad común en la infancia y usualmente benigna, que es causada por el virus varicela-zóster y se caracteriza por la presencia de fiebre y exantema vesicular (1). En adultos, la varicela es menos frecuente, pero tiende a ser más grave y frecuentemente se asocia con complicaciones (2). La trombocitopenia es común en la varicela en todas las edades (2), sin embargo, las complicaciones hemorrágicas cerebrales son muy raras (3).
Se presenta el caso de un hombre adulto con varicela complicada por una trombocitopenia extrema que le produjo una hemorragia cerebral masiva.
Caso clínico
Se trata de un agricultor de 44 años de edad previamente sano, procedente de Cúcuta y consumidor frecuente de bebidas alcohólicas durante los 25 años previos.
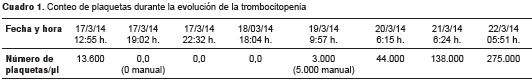
En las tres semanas anteriores, su esposa y sus dos hijas habían presentado varicela. Ingresó al Servicio de Urgencias del Hospital Universitario Erasmo Meoz de Cúcuta el 17 de marzo de 2014, debido a un cuadro clínico de 12 días de evolución, caracterizado por fiebre no cuantificada en los primeros tres días, acompañada de escalofríos, mialgias, artralgias, cefalea global con intensidad de 7 sobre 10 en la escala subjetiva de dolor, y la aparición al tercer día de un exantema generalizado con pápulas vesiculosas y costras a partir del sexto día, con epistaxis abundante y hematuria; en el décimo día presentó hemoptisis, hematemesis y melenas, por lo cual asistió a consulta ambulatoria y se le prescribió acetaminofén. En las 24 horas previas al ingreso sufrió tres episodios convulsivos generalizados descritos como tónicoclónicos y pérdida transitoria de la conciencia. En el momento del ingreso al hospital presentó el resultado de un examen de laboratorio en el cual el recuento manual de plaquetas era de 13.000/µl.
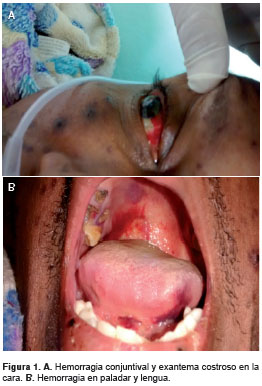
En el examen físico el paciente estaba alerta, deshidratado y pálido; su tensión arterial sistémica era de 163/84 mm Hg, la frecuencia cardíaca de 68 latidos por minuto, la frecuencia respiratoria de 22 respiraciones por minuto, la temperatura de 37 °C y la saturación de oxígeno de 98 % sin suplemento de oxígeno. Presentaba numerosas lesiones costrosas en el tronco, las extremidades y la cabeza, y había hemorragias en el paladar, en la base de la lengua y en la conjuntiva del ojo derecho (figura 1 A y B). En el examen neurológico se registró un puntaje de 13 sobre 15 en la escala de coma de Glasgow (O3V4M6), ligera confusión mental, lenguaje fluido, hemianopsia homónima izquierda y hemiparesia flácida izquierda (4/5), con respuesta plantar neutra. Se comprobó hematuria mediante el uso de una sonda vesical.

En el cuadro hemático automatizado de ingreso se encontró una leve anemia normocítica y normo-crómica (hemoglobina de 11,8 g/dl), leucocitosis leve con neutrofilia y ausencia de plaquetas, lo cual se confirmó mediante el recuento manual de plaquetas. Las pruebas de química sanguínea, los electrolitos séricos y la radiografía del tórax fueron normales, y la prueba para HIV no fue reactiva.
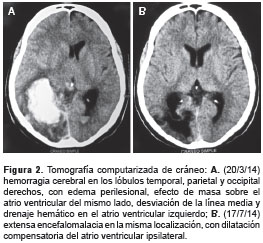
En la tomografía computarizada (TC) de cráneo se evidenció una hemorragia cerebral en los lóbulos temporal, parietal y occipital derechos, con un volumen aproximado de 33 ml determinado por el método ABC/2 (4), con edema perilesional, efecto de masa debido al colapso del atrio ventricular derecho y desviación de la línea media, además de drenaje hemático hacia el atrio ventricular izquierdo.
El paciente fue valorado por el neurocirujano, quien planteó someterlo a una cirugía de drenaje, la cual no fue aceptada por la familia. La trombocitopenia se trató con 10 unidades de plaquetas y 500 mg intravenosos de metilprednisolona cada 12 horas durante tres días, y luego se continuó con 70 mg de prednisona diarios por vía oral.
El 18 de marzo de 2014, el paciente presentó episodios de hematemesis y fue trasladado a la unidad de cuidados intermedios en espera del traslado a la de cuidados intensivos, el cual se hizo el 22 de marzo siguiente. Durante su estancia no hubo mayor deterioro neurológico, pero su tensión arterial sistémica permaneció alta, por lo cual recibió amlodipino. En la TC de cráneo que se le tomó el 20 de marzo (figura 2 A) se observó que el volumen de la hemorragia cerebral había aumentado a 58,5 ml. Las plaquetas fueron indetectables durante aproximadamente 24 horas y empezaron a aumentar en forma paulatina hasta llegar a los valores normales el 22 de marzo (cuadro 1).
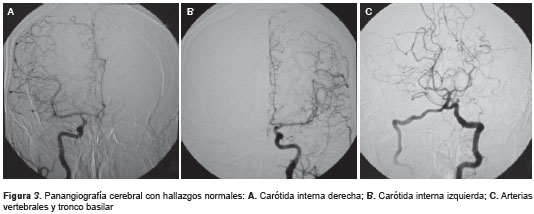
El paciente continuó estable y fue trasladado a la sala general dada su mejoría parcial. La panangiografía cerebral del 3 de abril de 2014 fue normal (figura 3 ) y, en el momento del egreso, el paciente tenía un puntaje de 15 sobre 15 en la escala de coma de Glasgow, así como hemianopsia homónima e inatención visual en el lado izquierdo, comprobadas por la ausencia de reacción ante la estimulación táctil y auditiva. El tratamiento con esteroides se suspendió sin complicaciones.
En los meses posteriores, el paciente se siguió atendiendo por consulta externa y en ese lapso presentó varias crisis convulsivas tónico-clónicas debido a la suspensión del medicamento anti-convulsivo, las cuales se trataron con 300 mg diarios de fenitoína sódica por vía oral, así como una infección por el virus de chikunguña. En la TC de cráneo tomada el 17 de julio de 2014 (figura 2 B) se observó que la hemorragia cerebral había cedido su lugar a una extensa área con encefalomalacia en los lóbulos temporal, parietal y occipital derechos, y dilatación compensatoria del atrio ventricular del mismo lado; un año después la hemianopsia homónima izquierda persistía.
Discusión
La trombocitopenia es frecuente durante la varicela, aunque rara vez con manifestaciones hemorrágicas (2). En adultos y en niños se ha registrado una prevalencia entre 22 y 42,1 % (1-3). La trombocitopenia se desarrolla usualmente en forma temprana en el curso de la enfermedad, pero la muerte por hemorragia cerebral asociada a trombocitopenia aguda por varicela es extremadamente rara. En una revisión de Pubmed de los últimos 50 años, solo se encontraron dos casos en niños (5,6), en uno de los cuales el número de plaquetas fue de 4.000/dl (6). También, se ha descrito púrpura trombocitopénica posterior a la varicela con una incidencia de 1,1% en niños hospitalizados (7).
La trombocitopenia durante la infección por varicela se debe probablemente al mimetismo molecular entre el antígeno viral y las glucoproteínas de la superficie de las plaquetas, lo que causa una reacción cruzada entre los anticuerpos del huésped y los antígenos de la membrana de las plaquetas, con la consecuente destrucción de estas (6). De hecho, en varios estudios se ha demostrado la presencia de anticuerpos antiplaquetarios en la infección por el virus varicela-zóster, la mayoría del tipo IgM, que se dirigen contra las glucoproteínas de superficie plaquetaria Ib, IIb, V y IIIa (8), lo cual puede deberse a la pérdida de la regulación por parte del sistema inmunológico sobre los clones de linfocitos ´autorreactivos´ que circulan en la sangre periférica y depende de las características inmunológicas y genéticas del enfermo (8).
Teniendo en cuenta este mecanismo patógeno autoinmunitario, en el presente caso se utilizaron altas dosis de esteroides, con una buena reacción a los dos días. Sin embargo, no hay estudios con controles, únicamente informes de casos pediátricos, que respalden el uso de este tratamiento (9). En otros reportes se señala el uso de la inmunoglubulina estándar (10).
La observación de casos potencialmente fatales, como el de este informe, puede reforzar los argumentos a favor de la prevención mediante la vacunación contra la varicela en los niños.
A Elizabeth Castañeda por su revisión crítica del manuscrito.
Los autores no tenemos conflicto de intereses.
En la realización de este estudio se utilizaron recursos del Hospital Universitario Erasmo Meoz de Cúcuta.
Correspondencia:
Jairo Lizarazo, Calle 13 N° 1E-44, consultorio 404B, Cúcuta, Colombia
Teléfono: 572 2635
1. Abro AH, Ustadi AM, Das K, Abdou AM, Hussaini HS, Chandra FS. Chickenpox: Presentation and complications in adults. J Pak Med Assoc. 2009;59:828-31.
2. Rivest P, Bédard L, Valiquette L, Mills E, Lebel MH, Lavoie G, et al . Severe complications associated with varicella: Province of Quebec, April, 1994, to March, 1996. Can J Infect Dis. 2001;12:21-6.
3. Ali N, Anwar M, Majeed I, Tariq Wu. Chicken pox associated thrombocytopenia in adults. J Coll Physicians Surg Pak. 2006;16:270-2.
4. Kothari RU, Brott T, Broderick JP, Barsan WG, Sauerbeck LR, Zuccarello M, et al . The ABCs of measuring intracerebral hemorrhage volumes. Stroke. 1996;27:1304-5. http://dx.doi.org/10.1161/01.STR.27.8.1304
5. Tobin JD Jr, Ten Bensel RW. Varicella with thrombocytopenia causing fatal intracerebral hemorrhage. Am J Dis Child. 1972;124:577-8.
6. Marcus KA, Halbertsma FJ, Ten WE. Fatal intracerebral hemorrhage caused by varicella-induced thrombocytopenia. Pediatr Infect Dis J. 2007;26:1075. http://dx.doi.org/10.1097/INF.0b013e31815768f1
7. Amir A, Gilad O, Yacobovich J, Scheuerman O, Tamary H, Garty BZ. Post-varicella thrombocytopenic purpura. Acta Paediatr. 2010;99:1385-8. http://dx.doi.org/10.1111/j.1651-2227.2010.01842.x
8. Montenegro-Medina YM, Rey-Caro LA, Niederbacher J, Martínez-Vega RA, Díaz-Quijano FA, Villar-Centeno LÁ. Papel de los anticuerpos antiplaquetarios en la infección viral: una revisión sistemática de la literatura. Biomédica. 2011;31:35-43. http://dx.doi.org/10.7705/biomedica.v31i1.334
9. Aji DY, Altinkaya N, Güler A, Ayhan YI, Erginel A, Cenani A. The role of high-dose intravenous methylprednisolone in the treatment of varicella associated thrombocytopenic purpura. Turk J Pediatr. 1993;35:69-73.
10. Large DM, Basu A, O´Brien H. Intravenous gammaglobulin therapy in the thrombocytopenia of haemorrhagic varicella. Postgrad Med J. 1991;67:383-4.