Infección por Aspergillus flavus y Rhizopus oryzae complex en paciente con diabetes mellitus
Resumen
La sinusitis micótica es una condición patológica que puede presentarse en pacientes con diabetes mellitus y estar asociada a una crisis hiperglucémica. Es una entidad agresiva con complicaciones locales que incluyen afectación de la órbita y el sistema nervioso central, y compromiso vascular. A pesar del tratamiento quirúrgico y antimicótico, la mortalidad es de hasta el 75 %.
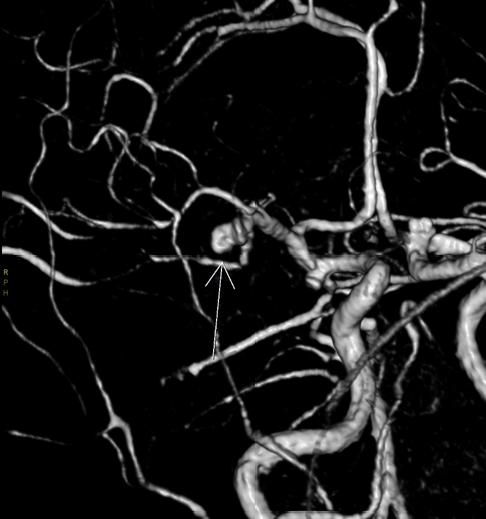
Se describe el caso de una paciente con diagnóstico de cetoacidosis diabética y signos de oftalmoplejía unilateral que llevaron al estudio con resonancia magnética del sistema nervioso central; se encontraron signos de sinusitis, meningitis y cerebritis. Los estudios microbiológicos iniciales fueron negativos, y los biomarcadores galactomanano sérico y el antígeno de Cryptococcus también fueron negativos. Tras el manejo quirúrgico, se llegó a la identificación de Aspergillus flavus y Rhizopus spp. en el tejido de los senos paranasales. La paciente recibió tratamiento con posaconazol y, tras dos meses de seguimiento, había presentado mejoría clínica. La infección fúngica dual y la infección por A. flavus son entidades poco frecuentes y de relevancia clínica, sin casos presentados previamente en nuestro país por lo que este corresponde a un caso de interés clínico.
Descargas
Referencias bibliográficas
Trief D, Gray ST, Jakobiec FA, Durand ML, Fay A, Freitag SK, et al. Invasive fungal disease of the sinus and orbit: A comparison between mucormycosis and Aspergillus. Br J Ophthalmol. 2016;100:184-8. https://doi.org/10.1136/bjophthalmol-2015-306945
Casqueiro J, Casqueiro J, Alves C. Infections in patients with diabetes mellitus: A review of pathogenesis. Indian J Endocrinol Metab. 2012;16(Suppl.1):S27-36. https://doi.org/10.4103/2230-8210.94253
Borjian Boroujeni Z, Shamsaei S, Yarahmadi M, Getso MI, Salimi Khorashad A, Haghighi L, et al. Distribution of invasive fungal infections: Molecular epidemiology, etiology, clinical conditions, diagnosis, and risk factors: A 3-year experience with 490 patients under intensive care. Microb Pathog. 2020;104616. https://doi.org/10.1016/j.micpath.2020.104616
Jeong W, Keighley C, Wolfe R, Lee WL, Slavin MA, Kong DCM, et al. The epidemiology and clinical manifestations of mucormycosis: A systematic review and meta-analysis of case reports. Clin Microbiol Infect. 2019;25:26-3. https://doi.org/10.1016/j.cmi.2018.07.011
Saud B, Bajgain P, Paudel G, Shrestha V, Bajracharya D, Adhikari S, et al. Fungal infection among diabetic and nondiabetic individuals in Nepal. Interdiscip Perspect Infect Dis. 2020;2020:7949868. https://doi.org/10.1155/2020/7949868
Lao M, Li C, Li J, Chen D, Ding M, Gong Y. Opportunistic invasive fungal disease in patients with type 2 diabetes mellitus from Southern China: Clinical features and associated factors. J Diabetes Investig. 2020;11:731-44. https://doi.org/10.1111/jdi.13183
Adulkar NG, Radhakrishnan S, Vidhya N, Kim U. Invasive sino-orbital fungal infections in immunocompetent patients: A clinico-pathological study. Eye (Lond). 2019;33:988-94. https://doi.org/10.1038/s41433-019-0358-6
Deutsch PG, Whittaker J, Prasad S. Invasive and non-invasive fungal rhinosinusitis-a review and update of the evidence. Medicina (Kaunas). 2019;55. https://doi.org/0.3390/medicina55070319
Lagos A, Ferrada S, Muñoz T, Maul X, Finkelstein A, González C, et al. 10-year experience in patients operated for acute invasive fungal rhinosinusitis. Acta Otorrinolaringol Esp. 2020;71:303-8. https://doi.org/10.3390/medicina55070319
Cornely OA, Alastruey-Izquierdo A, Arenz D, Chen SCA, Dannaoui E, Hochhegger B, et al. Global guideline for the diagnosis and management of mucormycosis: An initiative of the European Confederation of Medical Mycology in cooperation with the Mycoses Study Group Education and Research Consortium. Lancet Infect Dis. 2019;19:e405-21. https://doi.org/10.1016/S1473-3099(19)30312-3
Chakrabarti A, Denning DW, Ferguson BJ, Ponikau J, Buzina W, Kita H, et al. Fungal rhinosinusitis: A categorization and definitional schema addressing current controversies. Laryngoscope. 2009;119:1809-18. https://doi.org/10.1002/lary.20520
Choi YR, Kim JH, Min HS, Won JK, Kim HJ, Yoo RE, et al. Acute invasive fungal rhinosinusitis: MR imaging features and their impact on prognosis. Neuroradiology. 2018;60:715-23. https://doi.org/10.1007/s00234-018-2034-0
Reid G, Lynch JP 3rd, Fishbein MC, Clark NM. Mucormycosis. Semin Respir Crit Care Med. 2020;41:99-114. https://doi.org/10.1055/s-0039-3401992
Craig JR. Updates in management of acute invasive fungal rhinosinusitis. Curr Opin Otolaryngol Head Neck Surg. 2019;27:29-36. https://doi.org/10.1097/MOO.0000000000000507
Roden MM, Zaoutis TE, Buchanan WL, Knudsen TA, Sarkisova TA, Schaufele RL, et al. Epidemiology and outcome of zygomycosis: A review of 929 reported cases. Clin Infect Dis. 2005;41:634-53. https://doi.org/10.1086/432579
Chakrabarti A, Das A, Mandal J, Shivaprakash MR, George VK, Tarai B, et al. The rising trend of invasive zygomycosis in patients with uncontrolled diabetes mellitus. Med Mycol. 2006;44:335-42. https://doi.org/10.1080/13693780500464930
Manesh A, Rupali P, Sullivan MO, Mohanraj P, Rupa V, George B, et al. Mucormycosis -A clinico epidemiological review of cases over 10 years. Mycoses. 2019;62:391-8. https://doi.org/10.1111/myc.12897
Gupta S, Goyal R, Kaore NM. Rhino-orbital-cerebral mucormycosis: Battle with the deadly enemy. Indian J Otolaryngol Head Neck Surg. 2020;72:104-11. https://doi.org/ 10.1007/s12070-019-01774-z
Cornely OA, Arikan-Akdagli S, Dannaoui E, Groll AH, Lagrou K, Chakrabarti A, et al. ESCMID and ECMM joint clinical guidelines for the diagnosis and management of mucormycosis 2013. Clin Microbiol Infect. 2014;20(Suppl.3):5-26. https://doi.org/10.1111/1469-0691.12371
Brunet K, Rammaert B. Mucormycosis treatment: Recommendations, latest advances, and perspectives. J Mycol Med. 2020;30:101007. https://doi.org/10.1016/j.mycmed.2020.101007
Krishnan S, Manavathu EK, Chandrasekar PH. Aspergillus flavus: An emerging nonfumigatus Aspergillus species of significance. Mycoses. 2009;52:206-22. https://doi.org/10.1111/j.1439-0507.2008.01642.x
Denning DW, Chakrabarti A. Pulmonary and sinus fungal diseases in nonimmunocompromised patients. Lancet Infect Dis. 2017;17:e357-66. https://doi.org/10.1016/S1473-3099(17)30309-2
GarcÍa-Giraldo AM, Mora BL, Loaiza-Castaño JM, Cedano JA, Rosso F. Invasive fungal infection by Aspergillus flavus in immunocompetent hosts: A case series and literature review. Med Mycol Case Rep. 2018;23:12-5. https://doi.org/10.1016/j.mmcr.2018.10.006
Singh AK, Gupta P, Verma N, Khare V, Ahamad A, Verma V, et al. Fungal rhinosinusitis: Microbiological and histopathological perspective. J Clin Diagn Res. 2017;11:DC10-2. https://doi.org/10.7860/JCDR/2017/25842.10167
Krishnan KU, Agatha D, Selvi R. Fungal rhinosinusitis: A clinicomycological perspective. Indian J Med Microbiol. 2015;33:120-4. https://doi.org/10.4103/0255-0857.148407
Morales-López S, Ceballos-Garzón A, Parra-Giraldo CM. Zygomycete fungi infection in Colombia: Literature review. Curr Fungal Infect Rep. 2018;12:149-54. https://doi.org/10.1007/s12281-018-0326-9
Allen LM, Fowler AM, Walker C, Derdeyn CP, Nguyen BV, Hasso AN, et al. Retrospective review of cerebral mycotic aneurysms in 26 patients: Focus on treatment in strongly immunocompromised patients with a brief literature review. AJNR Am J Neuroradiol. 2013;34:823-7. https://doi.org/10.3174/ajnr.A3302
Marzolf G, Sabou M, Lannes B, Cotton F, Meyronet D, Galanaud D, et al. Magnetic resonance imaging of cerebral aspergillosis: Imaging and pathological correlations. PLoS ONE. 2016;11:e0152475. https://doi.org/10.1371/journal.pone.0152475
Kannoth S, Thomas SV. Intracranial microbial aneurysm (infectious aneurysm): Current options for diagnosis and management. Neurocrit Care. 2009;11:120-9. https://doi.org/10.1007/s12028-009-9208-x
Ma Y, Li W, Ao R, Lan X, Li Y, Zhang J, et al. Central nervous system aspergillosis in immunocompetent patients: Case series and literature review. Medicine (Baltimore). 2020;99:e22911. https://doi.org/10.1097/MD.0000000000022911
Lionakis MS. Primary immunodeficiencies and invasive fungal infection: When to suspect and how to diagnose and manage. Curr Opin Infect Dis. 2019;32:531-7. https://doi.org/10.1097/QCO.0000000000000593
Algunos artículos similares:
- Ricardo Cardona, Ruth Helena Ramírez, Zulma Reina, Mauricio Fernando Escobar, Edison Morales, Alergia e intolerancia a antiinflamatorios no esteroides: desensibilización exitosa en tres casos y revisión de la literatura , Biomédica: Vol. 29 Núm. 2 (2009)
- José Humberto Bravo, Andrés Mauricio Agudelo, Armando Cortés, Lorena Matta, Mucormicosis rino-órbito-cerebral de origen dental , Biomédica: Vol. 38 Núm. 1 (2018)
- Eduardo García-Salazar, Sandra Benavidez-López, Alexandro Bonifaz, Emma Alejandra Hernández-Mendoza, Xóchitl Ramírez-Magaña, María del Rocío Reyes-Montes, Esperanza Duarte-Escalante, Gustavo Acosta-Altamirano, María Guadalupe Frías-De-León , Coinfección/sobreinfección fúngica en pacientes con COVID-19 en un hospital de tercer nivel en México , Biomédica: Vol. 44 Núm. 3 (2024): Publicación anticipada, septiembre
- Julio César Velasco, Ledmar Jovanny Vargas , Lorena García, Iván José Torres, Iván Camilo González , Mucormicosis oral asociada a COVID-19 y diabetes mellitus: descripción de un caso , Biomédica: Vol. 44 Núm. 1 (2024)
- Santiago Manrique-Castaño, Luis Armando Velásquez-Trujillo, Mariana Ángel-Correa, José Humberto Bravo, Lorena Matta-Cortes, Mucormicosis: un dulce enemigo, serie de casos , Biomédica: Vol. 44 Núm. 2 (2024)
Derechos de autor 2023 Biomédica

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























