Inserción “velamentosa”, encefalopatía hipóxico-isquémica y rehabilitación neurológica: reporte de caso
Resumen
La encefalopatía hipóxico-isquémica es una causa frecuente e importante de daño neurológico en recién nacidos a término y prematuros. Un evento centinela de esta condición es la vasa previa, específicamente cuando existe anormalidad de la placenta como la inserción “velamentosa” del cordón umbilical. Algunos reportes evidencian la asociación entre estas dos condiciones, pero son escasos los que dan cuenta del proceso de recuperación y del pronóstico neurológico de los niños afectados por ellas.
Se presenta el caso de un paciente, con antecedentes de inserción “velamentosa” del cordón umbilical y encefalopatía hipóxico-isquémica, que recibió hipotermia terapéutica (cool cap). Se describe su proceso de rehabilitación neurológica y se calculó el porcentaje de probabilidad de presentar esta condición frente a la población sin estos factores. El niño tenía cinco años y el puntaje en su prueba de Apgar fue de 0 al minuto y de 2 a los 15 minutos.
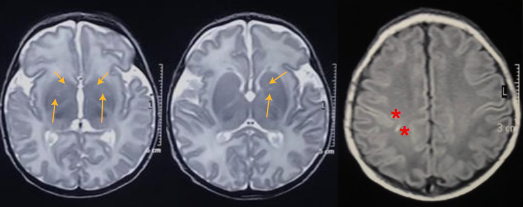
Desarrolló encefalopatía hipóxico-isquémica grave secundaria a una inserción “velamentosa” del cordón umbilical sin diagnóstico prenatal, con gran compromiso neurológico y multisistémico inicial. El proceso de recuperación incluyó el manejo inicial multidisciplinario en la unidad de cuidados intensivos neonatales y el inicio temprano de habilitación neurológica.
Hoy el niño está escolarizado y en terapia integral, no presenta deficiencias motoras ni sensoriales en el examen físico, aunque la prueba neuropsicológica sugiere un riesgo de trastorno por déficit de atención e hiperactividad. Habitualmente, los niños con encefalopatía hipóxico-isquémica grave presentan discapacidad por deficiencias motoras, cognitivas o conductuales.
Descargas
Referencias bibliográficas
Lemyre B, Chau V. Hypothermia for newborns with hypoxic-ischemic encephalopathy. J.Paediatr Child Health. 2018;23:285-91. https://doi.org/10.1093/pch/pxy028
García-Alix A, Martínez M, Arnaez J, Valverde E, Quero J. Asfixia intraparto y encefalopatía hipóxico-isquémica. Asfixia intraparto y encefalopatía hipóxico-isquémica: protocolos diagnósticos terapéuticos de la AEP: Neonatología. Madrid: Asociación Española de Pediatría; 2008. p. 242-52.
Graham EM, Ruis KA, Hartman AL, Northington FJ, Fox HE. A systematic review of the role of intrapartum hypoxia-ischemia in the causation of neonatal encephalopathy. Am J Obstet Gynecol. 2008;199:587-95. https://doi.org/10.1016/j.ajog.2008.06.094
Nasiell J, Papadogiannakis N, Löf E, Elofsson F, Hallberg B. Hypoxic ischemic encephalopathy in newborns linked to placental and umbilical cord abnormalities. J Matern Fetal Neonatal Med. 2016;29:721-6. https://doi.org/10.3109/14767058.2015.1015984
Wiedaseck S, Monchek R. Placental and cord insertion pathologies: Screening, diagnosis, and management. J Midwifery Womens Health. 2014;59:328-35. https://doi.org/10.1111/jmwh.12189
Cunningham FG, Leveno KJ, Bloom SL, Dashe JS, Hoffman BL, Casey BM, et al. Placental abnormalities. Williams Obstetrics. 25th. edition. New York, NY: McGraw-Hill Education; 2018. p. 111-23.
de Los Reyes S, Henderson J, Eke AC. A systematic review and meta-analysis of velamentous cord insertion among singleton pregnancies and the risk of preterm delivery. Int J Gynaecol Obstet. 2018;142:9-14. https://doi.org/10.1002/ijgo.12489
Thornberg E, Thiringer K, Odeback A, Milsom I. Birth asphyxia: Incidence, clinical course and outcome in a Swedish population. Acta Paediatr. 1995;84:927-32. https://doi.org/10.1111/j.1651-2227.1995.tb13794.x
Pappas A, Shankaran S, McDonald SA, Vohr BR, Hintz SR, Ehrenkranz RA, et al. Cognitive outcomes after neonatal encephalopathy. Pediatrics. 2015;135:e624-34. https://doi.org/10.1542/peds.2014-1566
Robertson C, Finer N. Term infants with hypoxic-ischemic encephalopathy: Outcome at 3.5 years. Dev Med Child Neurol. 1985;27:473-84. https://doi.org/10.1111/j.1469-8749.1985.tb04571
Walsh BH, Neil J, Morey J, Yang E, Silvera MV, Inder TE, et al. The frequency and severity of magnetic resonance imaging abnormalities in infants with mild neonatal encephalopathy. J Pediatr. 2017;187:26-33.e1. https://doi.org/10.1016/j.jpeds.2017.03.065
Holmes GL, Lombroso CT. Prognostic value of background patterns in the neonatal EEG. J Clin Neurophysiol. 1993;10:323-52. https://doi.org/10.1097/00004691-199307000-00008
Awal MA, Lai MM, Azemi G, Boashash B, Colditz PB. EEG background features that predict outcome in term neonates with hypoxic ischaemic encephalopathy: A structured review. Clin Neurophysiol. 2016;127:285-96. https://doi.org/10.1016/j.clinph.2015.05
Jain SV, Mathur A, Srinivasakumar P, Wallendorf M, Culver JP, Zempel JM. Prediction of neonatal seizures in hypoxic-ischemic encephalopathy using electroencephalograph power analyses. Pediatr Neurol. 2017;67:64-70.e2. https://doi.org/10.1016/j.pediatrneurol.2016.10.019
Kharoshankaya L, Stevenson NJ, Livingstone V, Murray DM, Murphy BP, Ahearne CE, et al. Seizure burden and neurodevelopmental outcome in neonates with hypoxic-ischemic encephalopathy. Dev Med Child Neurol. 2016;58:1242-8. https://doi.org/10.1111/dmcn.13215
Fitzgerald MP, Massey SL, Fung FW, Kessler SK, Abend NS. High electroencephalographic seizure exposure is associated with unfavorable outcomes in neonates with hypoxic-ischemic encephalopathy. Seizure. 2018;61:221-6. https://doi.org/10.1016/j.seizure.2018.09.003
Pisani F, Spagnoli C. Monitoring of newborns at high risk for brain injury. Ital J Pediatr. 2016;42:48. https://doi.org/10.1186/s13052-016-0261-8
Chiang MC, Jong YJ, Lin CH. Therapeutic hypothermia for neonates with hypoxic ischemic encephalopathy. Pediatr Neonatol. 2017;58:475-83. https://doi.org/10.1016/j.pedneo.2016.11.001
Nariño O, Vera C, Carvajal J. Hipotermia corporal total en neonatos con encefalopatía hipóxico-isquémica (1). Rev Chil Obstet Ginecol. 2006;71:73-5. https://doi.org/10.4067/S0717-75262006000100013
Azzopardi DV, Strohm B, Edwards AD, Dyet L, Halliday HL, Juszczak E, et al. Moderate hypothermia to treat perinatal asphyxial encephalopathy. N Engl J Med. 2009;361:1349-58. https://doi.org/10.1056/NEJMoa0900854
Shankaran S, Laptook AR, McDonald SA, Hintz SR, Barnes PD, Das A, et al. Acute perinatal sentinel events, neonatal brain injury pattern and outcome of infants undergoing a trial of hypothermia for neonatal hypoxic-ischemic encephalopathy. J Pediatr. 2017;180:275-8.e2. https://doi.org/10.1016/j.jpeds.2016.09.026
Hayes BC, Doherty E, Grehan A, Madigan C, McGarvey C, Mulvany S, et al. Neurodevelopmental outcome in survivors of hypoxic ischemic encephalopathy without cerebral palsy. Eur J Pediatr. 2018;177:19-32. https://doi.org/10.1007/s00431-017-3028-3
van Schie PEM, Schijns J, Becher JG, Barkhof F, van Weissenbruch MM, Vermeulen RJ. Long-term motor and behavioral outcome after perinatal hypoxic-ischemic encephalopathy. Eur J Paediatr Neurol. 2015;19:354-9. https://doi.org/10.1016/j.ejpn.2015.01.005
Parker SJ, Kuzniewicz M, Niki H, Wu YW. Antenatal and intrapartum risk factors for hypoxicischemic encephalopathy in a US birth cohort. J Pediatr. 2018;203:163-9. https://doi.org/10.1016/j.jpeds.2018.08.028
Ebbing C, Kiserud T, Johnsen SL, Albrechtsen S, Rasmussen S. Prevalence, risk factors and outcomes of velamentous and marginal cord insertions: A population-based study of 634,741 pregnancies. PLoS ONE. 2013;8:e70380. https://doi.org/10.1371/journal.pone.0070380
Räisänen S, Georgiadis L, Harju M, Keski-Nisula L, Heinonen S. Risk factors and adverse pregnancy outcomes among births affected by velamentous umbilical cord insertion: A retrospective population-based register study. Eur J Obstet Gynecol Reprod Biol. 2012;165:231-4. https://doi.org/10.1016/j.ejogrb.2012.08.021
del Riesgo-Prendes L, Salamanca-Matta A, Monterrey-Gutiérrez P, Bermúdez-Hernández PA, Vélez JL, Suárez-Rodríguez G. Hipoxia perinatal en el Hospital Mederi de Bogotá: comportamiento en los años 2007 a 2011. Rev Salud Pública. 2017;19:332-9. https://doi.org/10.15446/rsap.v19n3.65204
Zuleta-Tobón JJ, Salazar-Barrientos M. Aplicación del Sistema de Clasificación Internacional de Enfermedades para la Mortalidad Perinatal CIE-MP a partir de registros vitales para clasificar las muertes perinatales en Antioquia, Colombia. Rev Colomb Obstet Ginecol. 2019;70:228-42. https://doi.org/10.18597/rcog.3406
Vargas-Vaca Y, Devia C, Bertolotto AM, Suárez-Obando F. Caracterización de los recién nacidos con asfixia perinatal moderada o severa manejados con hipotermia cerebral selectiva en la Unidad de Recién Nacidos del Hospital Universitario San Ignacio desde junio de 2015 hasta marzo de 2017. Univ Med. 2019;60:4-13. https://doi.org/10.11144/javeriana.umed60-4.crna
Manotas H, Troncoso G, Sánchez J, Molina G. Descripción de una cohorte de pacientes neonatos con diagnóstico de asfixia perinatal, tratados con hipotermia terapéutica. 2017. Perinatol Reprod Hum. 2018;32:70-7. https://doi.org/10.1016/j.rprh.2018.07.001
Torres-Muñoz J, Rojas C, Mendoza-Urbano D, Marín-Cuero D, Orobio S, Echandía C. Factores de riesgo asociados con el desarrollo de asfixia perinatal en neonatos en el Hospital Universitario del Valle, Cali, Colombia, 2010-2011. Biomédica. 2017;37:51-6. https://doi.org/10.7705/biomedica.v37i1.2844
Algunos artículos similares:
- Viviana Marcela Rodríguez, Adriana Cuéllar, Lyda Marcela Cuspoca, Carmen Lucía Contreras, Marcela Mercado, Alberto Gómez, Determinación fenotípica de subpoblaciones de células madre derivadas de sangre de cordón umbilical. , Biomédica: Vol. 26 Núm. 1 (2006)
- Valentina Duque , Laura Chaverra , Juanita Cury , María Carolina Portela , Juan Camilo Suárez-Escudero , Deficiencia visual y neurológica posterior a la disfunción del sistema de derivación ventrículoperitoneal: reporte de caso , Biomédica: Vol. 41 Núm. 1 (2021)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























