Sensibilidad in vitro a antifúngicos de aislamientos de Malassezia furfur de pacientes positivos y negativos para HIV
Resumen
Introducción. Malassezia es un género de levaduras lipofílicas que dependen de los lípidos y hacen parte de la microbiota de la piel de humanos y otros animales. No obstante, debido a procesos de disbiosis u otros factores en el huésped, esta levadura puede llegar a causar diferentes enfermedades: desde cutáneas (como dermatitis seborreica) hasta fungemias. Se han reportado aislamientos de Malassezia furfur en pacientes positivos para HIV, con lesiones cutáneas o sin ellas. Por su carácter oportunista y sensibilidad variable a los compuestos antifúngicos, es relevante conocer los perfiles de sensibilidad.
Objetivo. Determinar la sensibilidad a diferentes antifúngicos de aislamientos clínicos de M. furfur obtenidos de pacientes positivos o negativos para HIV, con dermatitis seborreica o sin ella.
Materiales y métodos. La sensibilidad de los aislamientos a itraconazol, voriconazol, fluconazol y anfotericina B, se determinó mediante dos técnicas: microdilución en caldo según el protocolo M27-A3 del Clinical & Laboratory Standards Institute (CLSI), con modificaciones, y pruebas en agar mediante Etest®.
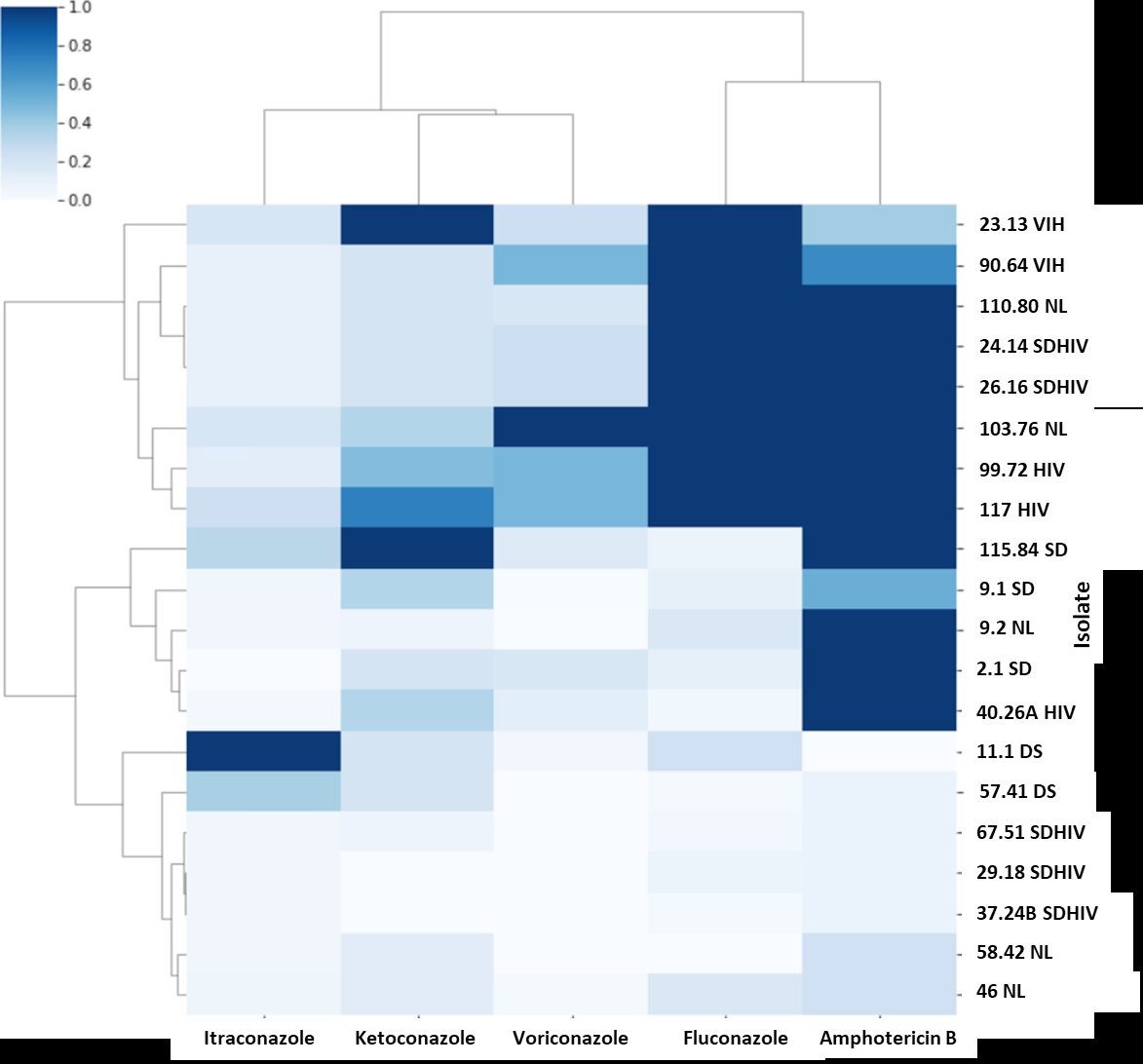
Resultados. Los aislamientos obtenidos de pacientes con HIV mostraron aumento de la concentración inhibitoria mínima a fluconazol, voriconazol y anfotericina B, en comparación con los de pacientes sin HIV. Por otro lado, al evaluar la mayoría de los aislamientos, el itraconazol fue el antifúngico con la menor concentración inhibitoria mínima.
Conclusión. Se evidencian diferencias en los perfiles de sensibilidad de los aislamientos de M. furfur, según el contexto del paciente, y elevadas concentraciones inhibitorias mínimas de antifúngicos como el fluconazol, usados comúnmente para el tratamiento de las enfermedades causadas por Malassezia spp.
Descargas
Referencias bibliográficas
Gaitanis G, Magiatis P, Hantschke M, Bassukas ID, Velegraki A. The Malassezia genus in skin and systemic diseases. Clin Microbiol Rev. 2012;25:106-41. https://doi.org/10.1128/CMR.00021-11
Velegraki A, Cafarchia C, Gaitanis G, Iatta R, Boekhout T. Malassezia infections in humans and animals: Pathophysiology, detection, and treatment. PLoS Pathog. 2015;11:e1004523. https://doi.org/10.1371/journal.ppat.1004523
Lorch JM, Palmer JM, Vanderwolf KJ, Schmidt KZ, Verant ML, Weller TJ, et al. Malassezia espertilionis sp. Nov.: A new cold-tolerant species of yeast isolated from bats. Persoonia. 018;41:56-70. https://doi.org/10.3767/persoonia.2018.41.04
Saheb-Kashaf S, Proctor DM, Deming C, Saary P, Hölzer M, Taylor ME, et al. Integrating ultivation and metagenomics for a multi-kingdom view of skin microbiome diversity and unctions. Nat Microbiol. 2022;7:169-79. https://doi.org/10.1038/s41564-021-01011-w
Jo JH, Deming C, Kennedy EA, Conlan S, Polley EC, Ng Wl, et al. Diverse human skin ungal communities in children converge in adulthood. J Invest Dermatol. 2016;136:2356-63. htts://doi.org/10.1016/j.jid.2016.05.130
Rhimi W, Theelen B, Boekhout T, Otranto D, Cafarchia C. Malassezia spp. yeasts of emerging concern in fungemia. Front Cell Infect Microbiol. 2020;10:370. https://doi.org/10.3389/fcimb.2020.00370
Saunte DML, Gaitanis G, Hay RJ. Malassezia-associated skin diseases, the use of diagnostics and treatment. Front Cell Infect Microbiol. 2020;10:112. https://doi.org/10.3389/fcimb.2020.00112
Limon JJ, Tang J, Li D, Wolf AJ, Michelsen KS, Funari V, et al. Malassezia is associated with Crohn’s disease and exacerbates colitis in mouse models. Cell Host Microbe. 2019;25:377-88. https://doi.org/10.1016/j.chom.2019.01.007
Aykut B, Pushalkar S, Chen R, Li Q, Abengozar R, Kim JI, et al. The fungal mycobiome promotes pancreatic oncogenesis via activation of MBL. Nature. 2019;574:264-7. https://doi.org/10.1038/s41586-019-1608-2
Pedrosa AF, Lisboa C, Branco J, Pellevoisin C, Miranda IM, Rodrigues AG. Malassezia interaction with a reconstructed human epidermis: Keratinocyte immune response. Mycoses. 2019;62:932-6. https://doi.org/10.1111/myc.12965
Sastoque A, Triana S, Ehemann K, Suárez L, Restrepo S, Wösten H, et al. New therapeutic candidates for the treatment of Malassezia pachydermatis-associated infections. Sci Rep. 2020;10:1-12. https://doi.org/10.1038/s41598-020-61729-1
Rhimi W, Theelen B, Boekhout T, Aneke CI, Otranto D, Cafarchia C. Conventional therapy and new antifungal drugs against Malassezia infections. Med Mycol. 2021;59:215-34. https://doi.org/10.1093/mmy/myaa087
Wang K, Cheng L, Li W, Jiang H, Zhang X, Liu S, et al. Susceptibilities of Malassezia strains from pityriasis versicolor, Malassezia folliculitis and seborrheic dermatitis to antifungal drugs. Heliyon. 2020;6:e04203. https://doi.org/10.1016/j.heliyon.2020.e04203
Ehemann K, Mantilla MJ, Mora-Restrepo F, Ríos-Navarro A, Torres, M, Celis-Ramírez AM. Many ways, one microorganism: Several approaches to study Malassezia in interactions with model hosts. PLoS Pathog. 2022;18:e1010784. https://doi.org/10.1371/journal.ppat.1010784
Galvis-Marín JC, Rodríguez-Bocanegra MX, Pulido-Villamarín A del P, Castañeda-Salazar R, Celis-Ramírez AM, Linares-Linares MY. Actividad antifúngica in vitro de azoles y anfotericina B frente a Malassezia furfur por el método de microdilución M27-A3 del CLSI y Etest®®. Rev Iberoam Micol. 2017;34:89-93. https://doi.org/10.1016/j.riam.2016.05.004
Park M, Cho YJ, Lee YW, Jung WH. Genomic multiplication and drug efflux influence ketoconazole resistance in Malassezia restricta. Front Cell Infect Microbiol. 2020;10:191. https://doi.org/10.3389/fcimb.2020.00191
Kim M, Cho YJ, Park M, Choi Y, Hwang SY, Jung WH. Genomic tandem quadruplication is associated with ketoconazole resistance in Malassezia pachydermatis. J Microbiol Biotechnol. 2018;28:1937-45. https://doi.org/10.4014/jmb.1810.10019
Leong C, Kit JCW, Lee SM, Lam YI, Goh JPZ, Ianiri G, et al. Azole resistance mechanisms in pathogenic M. furfur. Antimicrob Agents Chemother. 2021;65:e01975-20. https://doi.org/10.1128/AAC.01975-20
Huang CY, Peng CC, Hsu CH, Chang JH, Chiu NC, Chi H. Systemic infection caused by Malassezia pachydermatis in infants: Case series and review of the literature. Pediatr Infect Dis J. 2020;39:444-8. https://doi.org/10.1097/INF.0000000000002591
Chen IT, Chen CC, Huang HC, Kuo KC. Malassezia furfur emergence and candidemia trends in a neonatal intensive care unit during 10 years: the experience of fluconazole prophylaxis in a single hospital. Adv Neonatal Care. 2020;20:e3-8. https://doi.org/10.1097/ANC.0000000000000640
Galvis-Marín JC, Giraldo-Ospina B, Martínez-Ríos JB, EcheverriPeláez S. Fungemia por Malassezia sympodialis en una unidad de cuidados intensivos neonatal de Colombia. Infectio. 2021;25:130-4. https://doi.org/10.22354/in.v25i2.931
Pedrosa AF, Lisboa C, Rodrigues AG. Malassezia infections with systemic involvement: Figures and facts. J Dermatol. 2018;45:1278-82. https://doi.org/10.1111/1346-8138.14653
Chen SCA, Perfect J, Colombo AL, Cornely OA, Groll AH, Seidel D, et al. Global guideline for the diagnosis and management of rare yeast infections: An initiative of the ECMM in cooperation with ISHAM and ASM. Lancet Infect Dis. 2021;21:375-86. https://doi.org/10.1016/s1473-3099(21)00203-6
Moreno-Coutiño G, Sánchez-Cárdenas CD, Arroyo-Escalante S, Arenas R. Isolation of Malassezia spp. in HIV-positive patients with and without seborrheic dermatitis. An Bras Dermatol. 2019;94:527-31. https://doi.org/10.1016/j.abd.2019.09.012
Krzyściak P, Bakuła Z, Gniadek A, Garlicki A, Tarnowski M, Wichowski M, et al. Prevalence of Malassezia species on the skin of HIVseropositive patients. Sci Rep. 2020;10:1-13. https://doi.org/10.1038/s41598-020-74133-6
Amado Y, Patiño-Uzcátegui A, Cepero De García MC, Tabima J, Motta A, Cárdenas M, et al. Seborrheic dermatitis: Predisposing factors and ITS2 secondary structure for Malassezia phylogenic analysis. Med Mycol. 2013;51:86875. https://doi.org/10.3109/13693786.2013.820001
Cafarchia C, Iatta R, Immediato D, Puttilli MR, Otranto D. Azole susceptibility of Malassezia pachydermatis and Malassezia furfur and tentative epidemiological cut-off values. Med Mycology. 2015;53:743-8. https://doi.org/10.1093/mmy/myv049
Cafarchia C, Figueredo LA, Iatta R, Colao V, Montagna MT, Otranto D. In vitro evaluation of Malassezia pachydermatis susceptibility to azole compounds using Etest® and CLSI microdilution methods. Med Mycol. 2012;87:795801. https://doi.org/10.3109/13693786.2012.674219
Álvarez-Pérez S, Blanco JL, Peláez T, Cutuli M, García ME. In vitro amphotericin B susceptibility of Malassezia pachydermatis determined by the CLSI broth microdilution method and etest using lipid-enriched media. Antimicrob Agents Chemother. 2014;58:4203-6. https://doi.org/10.1128/aac.00091-14
Rhimi W, Aneke CI, Mosca A, Otranto D, Cafarchia C. In vitro azole and amphotericin B susceptibilities of Malassezia furfur from bloodstream infections using e-test and CLSI broth microdilution methods. Antibiotics (Basel). 2020;9:361. https://doi.org/10.3390/antibiotics9060361
Rojas FD, Sosa MDLA, Fernández MS, Cattana ME, Córdoba SB, Giusiano GE. Antifungal susceptibility of Malassezia furfur, Malassezia sympodialis, and Malassezia globosa to azole drugs and amphotericin B evaluated using a broth microdilution method. Med Mycol. 2014;52:641-6. https://doi.org/10.1093/mmy/myu010
Pedrosa AF, Carmen L, Faria-Ramos I, Silva R, Ricardo E, Teixeira-Santos R, et al. Epidemiology and susceptibility profile to classic antifungals and over-the-counter products of Malassezia clinical isolates from a Portuguese University Hospital: A prospective study. J Med Microbiol. 2019;68:77884. https://doi.org/10.1099/jmm.0.000966
Iatta R, Figueredo LA, Montagna MT, Otranto D, Cafarchia C. In vitro antifungal susceptibility of Malassezia furfur from bloodstream infections. J Med Microbiol. 2014;63:1467-73. https://doi.org/10.1099/jmm.0.078709-0
Clinical and Laboratory Standards Institute. Reference method for broth dilution antifungal susceptibility testing of yeasts. 3rd edition. Wayne, PA: Clinical and Laboratory Standards Institute; 2008.
Patel JB, Sharp S, Novak-Weekley S. Verification of antimicrobial susceptibility testing methods: A practical approach. Clin Microbiol Newsl. 2013;35:103-9. https://doi.org/10.1016/j.clinmicnews.2013.06.001
Iatta R, Immediato D, Montagna MT, Otranto D, Cafarchia C. In vitro activity of two amphotericin B formulations against Malassezia furfur strains recovered from patients with bloodstream infections. Med Mycol. 2015;53:269-74. https://doi.org/10.1093/mmy/my089
Ford N, Meintjes G, Calmy A, Bygrave H, Migone C, Vitoria M, et al. Managing advanced HIV disease in a public health approach. Clin Infect Dis. 2018;66:106-10. https://doi.org/10.1093/cid/cix1139
Velegraki A, Alexopoulos EC, Kritikou S, Gaitanis G. Use of fatty acid RPMI 1640 media for testing susceptibilities of eight Malassezia species to the new triazoosaconazoleole and to six established antifungal agents by a modified NCCLS M27-A2 microdilution method and Etest®. J Clin Microbiol. 2004;42:3589-93. https://doi.org/10.1128/jcm.42.8.3589-3593.2004
Rojas FD, Córdoba SB, Sosa MDLA, Zalazar LC, Fernández MS, Cattana ME, et al. Antifungal susceptibility testing of Malassezia yeast: comparison of two different methodologies. Mycoses. 2017;60:104-11. https://doi.org/10.1111/myc.12556
Ramesh N, Priyadharsini M, Sumathi CS, Balasubramanian V, Hemapriya J, Kannan R. Virulence factors and antifungal sensitivity pattern of Candida sp. isolated from HIV and TB patients. Indian J Microbiol. 2011;51:273-8. https://doi.org/10.1007/s12088-011-0177-3
Law D, Moore CB, Wardle HM, Ganguli LA, Keaney MGL, Denning DW. High prevalence of antifungal resistance in Candida spp. from patients with AIDS. J Antimicrob Chemother. 1994;34:659-68. https://doi.org/10.1093/jac/34.5.659
Osaigbovo II, Lofor PV, Oladele RO. Fluconazole resistance among oral Candida isolates from people living with HIV/AIDS in a Nigerian tertiary hospital. J Fungi (Basel). 2017;3:69. https://doi.org/10.3390/jof3040069
Algunos artículos similares:
- Sandra Rincón, Adriana Celis, Leticia Sopó, Adriana Motta, María Caridad Cepero de García, Especies de Malassezia aisladas de pacientes con lesiones dermatológicas , Biomédica: Vol. 25 Núm. 2 (2005)
- Adriana M. Celis, María Caridad Cepero de García, Polimorfismos genéticos de aislamientos del género Malassezia obtenidos en Colombia de pacientes con lesión dermatológica y sin ella. , Biomédica: Vol. 25 Núm. 4 (2005)
- Claudia Castro, Alba Ricardo, Angie Zabaleta, Claudia Llerena, Gloria Puerto, Caracterización de aislamientos clínicos de Mycobacterium tuberculosis obtenidos de individuos positivos para HIV en Colombia, 2012 , Biomédica: Vol. 37 Núm. 1 (2017)
- Amalia Girón-Callejas, Ricardo Mendizabal-Burastero, Elizabeth Yax, Axel Martínez, Carlos Mejía-Villatoro, Optimización de recursos para determinar la carga viral de HIV-1 en un país con pocos recursos , Biomédica: Vol. 37 Núm. 4 (2017)
- Sunny Sánchez, Dolores Zambrano, Maylen García, César Bedoya, Carlos Fernández, María Teresa Illnait-Zaragozí, Caracterización molecular de los aislamientos de Cryptococcus neoformans de pacientes con HIV, Guayaquil, Ecuador , Biomédica: Vol. 37 Núm. 3 (2017)
- Federico Rodríguez-Vega, Miguel Botero, Jorge Alberto Cortés, Ángela Tobón, Hallazgos patológicos en adenopatías de pacientes con infección por HIV , Biomédica: Vol. 37 Núm. 1 (2017)
- José Moreno-Montoya, Ana M. Barragán, Margin Martínez, Amanda Rodríguez, Ángela Carmela González, Calidad de vida y percepción de apoyo social en personas con HIV en Bogotá, Colombia , Biomédica: Vol. 38 Núm. 4 (2018)
- Catalina Arango-Ferreira, Diana Isabel Villegas, Laura Daniela Burbano, Augusto Quevedo, Calidad del seguimiento a la exposición perinatal al HIV y observancia de las estrategias reconocidas para disminuir su transmisión en un centro de referencia de Medellín , Biomédica: Vol. 39 Núm. Supl. 2 (2019): Enfermedades transmisibles en el trópico, agosto
- Juanita Camacho, Diana Moscote, Yoseth J. Ariza , HIV en mujeres mayores de 50 años. Análisis de datos administrativos en departamentos del Pacífico colombiano (2014-2018) , Biomédica: Vol. 41 Núm. Sp. 2 (2021): Octubre, Infecciones bacterianas y virales
- Marcelo Corti, María F. Villafañe , Jorge Correa , Síndrome de Ramsay-Hunt: a propósito de dos casos en que se identificó el genoma del virus de la varicela-zóster en líquido cefalorraquídeo , Biomédica: Vol. 41 Núm. 4 (2021)
Derechos de autor 2023 Biomédica

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
Datos de los fondos
-
Universidad de los Andes
Números de la subvención INV-2021-117-2216
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























