Fusariosis en pacientes con cáncer: serie de 13 casos y revisión de la literatura
Resumen
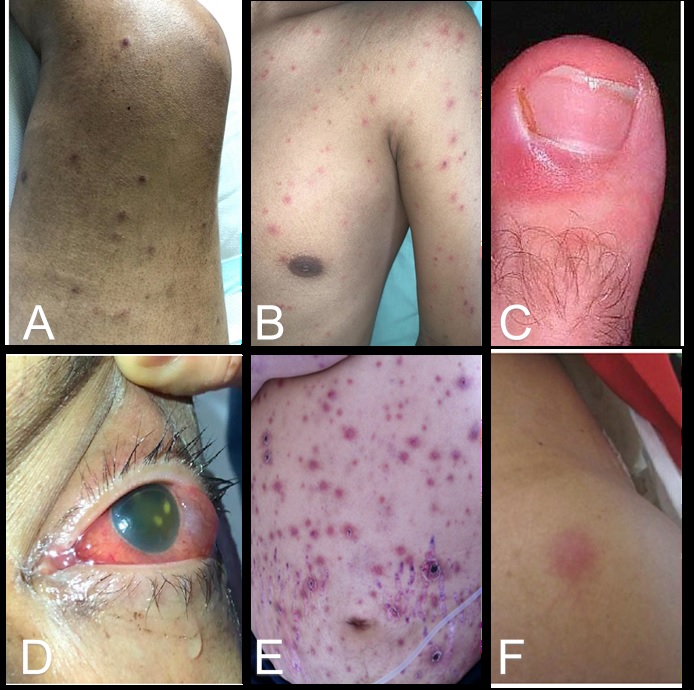
La fusariosis es una micosis oportunista producida por Fusarium spp. Su presentación clínica depende del estado inmunológico del huésped, especialmente, el de aquellos con enfermedades hematooncológicas, cuyas manifestaciones varían desde formas localizadas hasta infección fúngica invasora. El cultivo de piel o de sangre permite orientar el tratamiento antifúngico combinado con anfotericina B y voriconazol.
Se presentan 13 casos de pacientes con cáncer en un periodo de once años que desarrollaron fusariosis diseminada; asimismo, se hizo con una revisión extensa de la literatura.
En esta serie de casos, la mortalidad fue del 61,5 % (8/13), a pesar del uso del antifúngico. De los 13 pacientes, 11 tenían neoplasia hematológica y 2 neoplasia sólida. El factor de riesgo más importante fue la neutropenia profunda. El compromiso de la piel y los hemocultivos positivos facilitaron la prescripción del tratamiento combinado en la mayoría de los casos. La neutropenia febril persistente asociada a lesiones cutáneas, la onicomicosis, los nódulos o las masas pulmonares permitieron sospechar una infección fúngica invasora por Fusarium spp.
El objetivo de la presentación de esta serie de casos es recordar el diagnóstico de fusariosis a la comunidad médica en contacto con pacientes oncológicos, con neutropenia febril profunda y persistentes.
Descargas
Referencias bibliográficas
Stempel JM, Hammond SP, Sutton DA, Weiser LM, Marty FM. Invasive fusariosis in the voriconazole era: Single-center 13-year experience. Open forum Infect Dis. 2015;2:1-5. https://doi.org/10.1093/ofid/ofv099
Bonifaz-Trujillo A. Hialohifomicosis y otras micosis poco frecuentes. En: Serrano H, editor. Micología médica básica. 4ª edición. Ciudad de México: McGraw-Hill; 2012. p. 440-60.
Verbeke V, Bourgeois T, Lodewyck T, van Praet J, Lagrou K, Reynders M, et al. Successful outcome of disseminated Fusarium musae fungemia with skin localization treated with liposomal amphotericin B and voriconazole in a patient with acute myeloid leukemia. Mycopathologia. 2020;185:1085-9. https://doi.org/10.1007/s11046-020-00499-w
Campo M, Lewis RE, Kontoyiannis DP. Invasive fusariosis in patients with hematologic malignancies at a cancer center: 1998-2009. J Infect. 2010;60:331-7. https://doi.org/10.1016/j.jinf.2010.01.010
Kontoyiannis D, Marr K, Park B, Alexander B, Anaissie E, Walsh T, et al. Prospective surveillance for invasive fungal infections in hematopoietic stem cell transplant recipients, 2001-2006: Overview of the TransplantAssociated Infection Surveillance Network (TRANSNET) database. Clin Infect Dis. 2010;50:1091-1100. https://doi.org/10.3410/f.2555970.2208073
Tortorano AM, Prigitano A, Esposto MC, Arsic Arsenijevic V, Kolarovic J, Ivanovic D, et al. European Confederation of Medical Mycology (ECMM) epidemiological survey on invasive infections due to Fusarium species in Europe. Eur J Clin Microbiol Infect Dis. 2014;33:1623-30. https://doi.org/10.1007/s10096-014-2111-1
Herkert PF, Al-Hatmi AMS, de-Oliveira GL, Muro MD, Pinheiro RL, Nucci M, et al. Molecular characterization and antifungal susceptibility of clinical Fusarium species from Brazil. Front Microbiol. 2019;10:737. https://doi.org/10.3389/fmicb.2019.00737
Vélez JD, Fernández L, Cadavid D, Herrera S, Vallejo S. Fusariosis diseminada con hemoptisis masiva en un paciente con leucemia linfoblástica aguda. Infectio. 2012;16:104-7. https://doi.org/10.1016/s0123-9392(12)70034-6
Lobatón-Ramírez J, Coronado-Negrete A, Ramírez-Barranco R, Rocha-Reyes E, Pinto-Angarita JC, Borré-Naranjo D. Fusariosis diseminada por Fusarium verticillioides en un paciente con leucemia mieloide aguda. Rev Cienc Biomed. 2016;7:316-22. https://doi.org/10.32997/rcb-2016-2862
Hernández-Cruz C, Núñez-Quintana A, Rodríguez-Fraga Y, Carnot-Uria J, Muñío-Perurena J, Pérez-Román G, et al. Sepsis sistémica por Fusarium solani en pacientes con leucemias agudas. Reporte de dos casos. Rev Hematol Mex. 2011;12:287-92.
Garcia RR, Min Z, Narasimhan S, Bhanot N. Fusarium brain abscess: Case report and literature review. Mycoses. 2014;58:22-6. https://doi.org/10.1111/myc.12271
Delia M, Monno R, Giannelli G, Stabile-Ianora AA, Dalfino L, Pastore D, et al. Fusariosis in a patient with acute myeloid leukemia: A case report and review of the literature. Mycopathologia. 2016;181:457-63. https://doi.org/10.1007/s11046-016-9987-5
Garnica M, Oliveira-da-Cunha M, Portugal R, Maiolino A, Colombo AL, Nucci M. Risk factors for invasive fusariosis in patients with acute myeloid leukemia and in hematopoietic cell transplant recipients. Clin Infect Dis 2015;60:875-80. https://doi.org/10.1093/cid/ciu947
Nucci M, Anaissie E. Fusarium infections in immunocompromised patients. Clin Microbiol Rev. 2007;20:695-704. https://doi.org/10.1128/cmr.00014-07
Arenas R. Hialohifomicosis y contaminantes de laboratorio. En: de León J, editor. Micología médica iiustrada. 5ª edición. Ciudad de México: McGrawHill; 2014. p. 345-64.
Al-Hatmi AMS, Bonifaz A, Tirado-Sánchez A, Meis JF, de-Hoog GS, Ahmed SA. Fusarium species causing eumycetoma: Report of two cases and comprehensive review of the literature. Mycoses. 2017;60:204-12. https://doi.org/10.1111/myc.12590
Nucci F, Nouér SA, Capone D, Nucci M. Invasive mould disease in haematologic patients: Comparison between fusariosis and aspergillosis. Clin Microbiol Infect. 2018;24:1105. https://doi.org/10.1016/j.cmi.2018.05.006
Olivares R, Alfaro J, Díaz MC, Thompson L. Fusariosis diseminada por Fusarium oxysporum en un paciente adulto con leucemia mieloide aguda y neutropenia severa febril. Rev Chil Infectol. 2005;22:356-60. https://doi.org/10.4067/s0716-10182005000600009
West EK, Mehta M, Patel V, Chamberland R. Skin lesion in a patient after hematopoietic stem cell transplant. Transpl Infect Dis. 2017;19:e12753. https://doi.org/10.1111/tid.12753
Ersal T, Al-Hatmi ASM, Dalyan-Cilo B, Curfs-Breuker I, Meis JF, Özkalemkaş F, et al. Fatal disseminated infection with Fusarium petroliphilum. Mycopathologia. 2014;179:119-24. https://doi.org/10.1007/s11046-014-9813-x
Avelino-Silva VI, Ramos JF, Leal FE, Testagrossa L, Novis YS. Disseminated Fusarium infection in autologous stem cell transplant recipient. Braz J Infect Dis. 2015;19:90-3. https://doi.org/10.1016/j.bjid.2014.08.009
Sganga G, Bianco G, Frongillo F, Lirosi MC, Nure E, Agnes S. Fungal infections after liver transplantation: incidence and outcome. Transplant Proc. 2014;46:2314-8. https://doi.org/10.1016/j.transproceed.2014.07.056
Georgiadou SP, Velegraki A, Arabatzis M, Neonakis I, Chatzipanagiotou S, Dalekos GN, et al. Cluster of Fusarium verticillioides bloodstream infections among immunocompetent patients in an internal medicine department after reconstruction works in Larissa, Central Greece. J Hosp Infect. 2014;86:267-71. https://doi.org/10.1016/j.jhin.2014.01.011
Chang DC, Grant GB, O’Donnell K, Wannemuehler KA, Noble-Wang J, Rao CY, et al. Multistate outbreak of Fusarium keratitis associated with use of a contact lens solution. JAMA. 2006;296:953-63. https://doi.org/10.1001/jama.296.8.953
Weiel J, Zhang C, Smith J, Wang W, DuPont J, Lian F. Clinicopathologic aspects of ecthyma gangrenosum in pediatric patients a case series and review of the literature. J Clin Anat Pathol. 2013;1:1-5. https://doi.org/10.17303/jcap.2013.101
Tortorano AM, Richardson M, Roilides E, Van-Diepeningen A, Caira M, Munoz P, et al. ESCMID and ECMM joint guidelines on diagnosis and management of hyalohyphomycosis: Fusarium spp., Scedosporium spp. and others. Clin Microbiol Infect. 2014;20:27-46. https://doi.org/10.1111/1469-0691.12465
Marom EM, Holmes AM, Bruzzi JF, Truong MT, O’Sullivan PJ, Kontoyiannis DP. Imaging of pulmonary fusariosis in patients with hematologic malignancies. AJR Am J Roentgenol. 2008;190:1605-9. https://doi.org/10.2214/AJR.07.3278
Arikan S, Lozano-Chiu M, Paetznick V, Rex JH. In vitro susceptibility testing methods for caspofungin against Aspergillus and Fusarium isolates. Antimicrob Agents Chemother. 2001;45:327-30. https://doi.org/10.1128/aac.45.1.327-330.2001
Aperis G, Alivanis P. Posaconazole: a new antifungal weapon. Rev Recent Clin Trials. 2011;6:204-19. https://doi.org/10.2174/157488711796575595
Chen SC, Slavin MA, Sorrell TC. Echinocandin antifungal drusi fungal infections: a comparison. Drugs. 2011;71:11-41. https://doi.org/10.2165/11585270-000000000-00000
Martos AI, Romero A, González MT, Gonzáles A, Serrano C, Castro C, et al. Evaluation of the E-test method for susceptibility testing of Aspergillus spp. and Fusarium spp. to three echinocandins. Med Mycol. 2010;48:858-61. https://doi.org/10.3109/13693781003586943
Drogari-Apiranthitou M, Mantopoulou FD, Skiada A, Kanioura L, Grammatikou M, Vrioni G, et al. In vitro antifungal susceptibility of filamentous fungi causing rare infections: Synergy testing of amphotericin B, posaconazole and anidulafungin in pairs. J Antimicrob Chemother. 2012;67:1937-40. https://doi.org/10.1093/jac/dks137
Iqbal NJ, Boey A, Park BJ, Brandt ME. Determination of in vitro susceptibility of ocular Fusarium spp. isolates from keratitis cases and comparison of Clinical and Laboratory Standards Institute M38-A2 and E test methods. Diagn Microbiol Infect Dis. 2008;62:348-50. https://doi.org/10.1016/j.diagmicrobio.2008.07.003
Stanzani M, Vianelli N, Bandini G, Paolini S, Arpinati M, Bonifazi F, et al. Successful treatment disseminated fusariosis after allogeneic hematopoietic stem cell transplantation with the combination of voriconazole and liposomal amphotericin B. J Infect. 2006;53:E243-6. https://doi.org/10.1016/j.jinf.2006.02.011
Rojas R, Molina JR, Jarque I, Montes C, Serrano J, Sanz J, et al. Outcome of antifungal combination therapy for invasive mold infections in hematological patients is independent of the chosen combination. Mediterr J Hematol Infect Dis. 2012;4:e2012011. https://doi.org/10.4084/MJHID.2012.011
Al-Hatmi AMS, Bonifaz A, Ranque S, Sybren-de-Hoog G, Verweij PE, Meis JF. Current antifungal treatment of fusariosis. Int J Antimicrob Agents. 2018;51:326-32. https://doi.org/10.1016/j.ijantimicag.2017.06.017
Lupinetti FM, Giller RH, Trigg MR. Operative treatment of Fusarium fungal infection of the lung. Ann Thorac Surg. 1990;49:991-2. https://doi.org/10.1016/0003-4975(90)90885-a
Strom TO, Burmeister RA, Rothenberg GM, Priesand SJ. Treatment of Fusarium osteomyelitis in a diabetic foot ulcer complicated by antineoplastic chemotherapy. Wounds. 2022;34:e37-e41. https://doi.org/10.25270/wnds/2022.e37e41
Vadhan JD, Alyssa JM, Shogan JC, Singh V, Carrillo M. Fast and Fusariosis: A systematic review and case report of a rapidly fatal central nervous system infection. J Emerg Crit Care Med. 2022;6:24. https://doi.org/10.21037/jeccm-21-125
Guzman-Cottrill JA, Zheng X, Chadwick EG. Fusarium solani endocarditis successfully treated with liposomal amphotericin B and voriconazole. Pediatr Infect Dis J. 2004;23:1059-61. https://doi.org/10.1097/01.inf.0000143649.90952.41
Durand-Joly I, Alfandari S, Benchikh Z, Rodrigue M, Espinel-Ingroff A, Catteau B, et al. Successful outcome of disseminated Fusarium infection with skin localization treated with voriconazole and amphotericin B-lipid complex in a patient with acute leukemia. J Clin Microbiol. 2003;41:4898-900. https://doi.org/10.1128/JCM.41.10.4898-4900.2003
Ho DY, Lee JD, Rosso F, Montoya JG. Treating disseminated fusariosis: amphotericin B, voriconazole or both? Mycoses. 2007;50:227-31. https://doi.org/10.1111/j.1439-0507.2006.01346.xz
Nucci M, Anaissie EJ, Queiroz-Telles F, Martins CA, Trabasso P, Solza C, et al. Outcome predictors of 84 patients with hematologic malignancies and Fusarium infection. Cancer. 2003;98:315-9. https://doi.org/10.1002/cncr.11510
Algunos artículos similares:
- Valeria Velásquez-Zapata, Katherine Palacio-Rúa, Luz E. Cano, Adelaida Gaviria-Rivera, Evaluación de marcadores de genotipificación en la caracterización molecular de una población de aislamientos clínicos de Fusarium en Colombia , Biomédica: Vol. 42 Núm. 1 (2022)
- José Camilo Álvarez-Rodríguez, María Paula Blanco-Bustos, Sonia Isabel Cuervo-Maldonado, Julio César Gómez-Rincón , Ángela Reyes , Geotricosis: fungemia en paciente con leucemia linfoblástica aguda , Biomédica: Vol. 43 Núm. Sp. 1 (2023): Agosto, Micología médica
- Sergio Andrade-Ochoa, Daniela Sánchez-Aldana, Luz María Rodríguez-Valdez, Guadalupe Virginia Nevárez-Moorillón, Evaluación in vitro y QSAR (Quantitative and Structure-Activity Relationship) de la actividad antifúngica de terpenoides obtenidos de aceites esenciales frente a Alternaria alternata y Fusarium oxysporum , Biomédica: Vol. 43 Núm. Sp. 1 (2023): Agosto, Micología médica
Derechos de autor 2023 Biomédica

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























