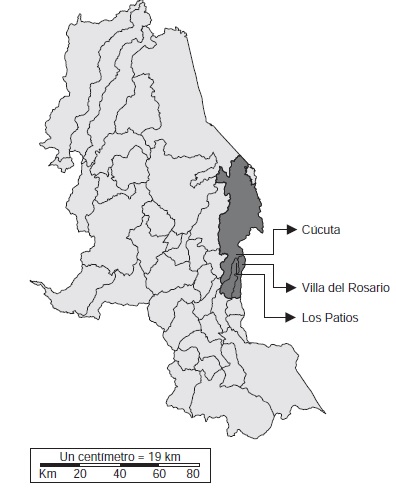
Manifestaciones mucocutáneas atípicas por fiebre por el virus del chikungunya en neonatos y lactantes de Cúcuta, Los Patios y Villa del Rosario, Norte de Santander, Colombia, 2014
Resumen
Introducción. Se han observado manifestaciones clínicas atípicas en recién nacidos y lactantes con fiebre por el virus del chikungunya. Objetivo. Describir los casos de fiebre causada por el virus del chikungunya en recién nacidos y lactantes con lesiones mucocutáneas atípicas. Materiales y métodos. Se revisaron las historias clínicas y los resultados de laboratorio y de patología en tres hospitales regionales de los casos de recién nacidos y lactantes diagnosticados con el virus del chikungunya que presentaban lesiones mucocutáneas atípicas; se hizo una búsqueda activa comunitaria en los barrios de residencia de los pacientes. Resultados. De 18 casos sospechosos de chikungunya en recién nacidos y lactantes, 11 pacientes con diagnóstico confirmado presentaron manifestaciones mucocutáneas atípicas. Seis de los 11 casos confirmados eran niños menores de cinco meses de edad. Los síntomas más frecuentes fueron: fiebre, eritema, irritabilidad y diarrea. Tres de los pacientes estaban infectados con dengue y chikungunya. Las úlceras se presentaron en cuero cabelludo, abdomen, región genital y perianal. En la búsqueda activa comunitaria se encontraron altas tasas de ataque de la enfermedad. Conclusiones. Se presenta un informe de las manifestaciones mucocutáneas en recién nacidos y lactantes diagnosticados con fiebre por el virus del chikungunya en Colombia. El rápido desarrollo de las úlceras se debe, probablemente, a la reacción inmunitaria al virus. Es necesario priorizar la atención de las mujeres embarazadas que presenten síntomas una semana antes del parto y hacerle seguimiento a los recién nacidos, para hacer el diagnóstico temprano del chikungunya y evitar complicaciones.
Descargas
Referencias bibliográficas
Morrison T. Reemergence of Chikungunya virus. J Virol. 2014;88:11644-7. http://dx.doi.org/10.1128/JVI.01432-14
Rezza G, Nicoletti L, Angelini R, Romi R, Finarelli AC, Panning M, et al. Infection with Chikungunya virus in Italy: An outbreak in a temperate region. Lancet. 2007;370:1840-6. http://dx.doi.org/10.1016/S0140-6736(07) 61779-6
Gérardin P, Barau G, Michault A, Bintner M, Randrianaivo H, Choker G, et al. Multidisciplinary prospective study of mother-to-child Chikungunya virus infections on the Island of La Réunion. PLoS Med 2008;5:e60. http://dx.doi.org/10.1371/journal.pmed.0050060
Moro M, Gagliotti C, Silvi G, Angelini R, Sambri V, Rezza G, et al. Chikungunya virus in North-Eastern Italy: A seroprevalence survey. Am J Trop Med Hyg. 2010;82:508-11. http://dx.doi.org/10.4269/ajtmh.2010.09-0322
Diallo M, Thonnon J, Traore-Lamizana M, Fontenille D. Vectors of Chikungunya virus in Senegal: Current data and transmission cycles. Am J Trop Med Hyg. 1999;60:281-6.
Thiberville SD, Moyen N, Dupuis-Maguiraga L, Nougairede A, Gould EA, Roques P, et al. Chikungunya fever: Epidemiology, clinical syndrome, pathogenesis and therapy. Antiviral Res. 2013;99:345-70. http://dx.doi.org/10.1016/j.antiviral.2013.06.009
Pialoux G, Gaüzère B, Jauréguiberry S, Strobel M. Chikungunya, an epidemic arbovirosis. Lancet Infect Dis. 2007;7:319-27. http://dx.doi.org/10.1016/S1473-3099(07) 70107-X
Organización Panamericana de Salud. Preparación y res-puesta ante la eventual introducción del virus Chikungunya en las Américas. Washington, D.C.: OMS; 2011. Fecha de consulta: 20 de enero de 2015. Disponible en: http://www1.paho.org/hq/dmdocuments/CHIKV_Spanish.pdf.
Pimentel R, Skewes-Ramm, Moya J. Chikungunya en la República Dominicana: lecciones aprendidas en los primeros seis meses. Rev Panam Salud Pública. 2014;36:336-41.
Pialoux G, Gaüzère B, Strobel M. Infection à virus Chikungunya: revue générale par temps d´épidémie. Med Mal Infect. 2006;36:253-63. http://dx.doi.org/10.1016/j.medmal.2006.04.002
Ramesh M, Yashaswi R, Amith R, Nandakishore B, Sukumar D, Martis J, et al. Mucocutaneous manifestations of Chikungunya fever: A study from an epidemic in coastal Karnataka. Indian J Dermatol. 2011;56:290-4. http://dx.doi.org/10.4103/0019-5154.82483
Economopoulou A, Domínguez M, Helynck B, Sissoko D, Wichmann O, Quenel P, et al. Atypical Chikungunya virus infections: Clinical manifestations, mortality and risk factors for severe disease during the 2005–2006 outbreak on Reunion. Epidemiol Infect. 2009;137:534-41. http://dx.doi.org/10.1017/S0950268808001167
Robin S, Ramful D, Zettor J, Benhamou L, Jaffar M, Rivière J, et al. Severe bullous skin lesions associated with Chikungunya virus infection in small infants. Eur J Pediatr. 2010;169:67-72. http://dx.doi.org/10.1007/s00431-009-0986-0
Organización Mundial de la Salud. Chikungunya. Fecha de consulta: 20 de enero de 2015. Disponible en: http://www.who.int/mediacentre/factsheets/fs327/es/.
Organización Panamericana de la Salud. Número de casos reportados de Chikungunya en países o territorios de las Américas 2013-2014. Semana epidemiológica 51 de 2014. Fecha de consulta: 20 de enero de 2015. Disponible en: http://www.paho.org/hq/index.php?option=com_topics&view=readall&cid=5932&Itemid=40931&lang=es.
Instituto Nacional de Salud. Boletín Epidemiológico Nacional, Semana Epidemiológica 51 de 2014. Bogotá: Instituto Nacional de Salud; 2014. Fecha de consulta: 20 de enero de 2015. Disponible en: http://www.ins.gov.co/boletin-epidemiologico/Boletn%20Epidemiolgico/2014%20Boletin%20epidemiologico%20semana%2051.pdf.
Martínez M, Gómez S. Chikungunya en Colombia, el inicio de la transmisión autóctona, 2014. Inf Quinc Epidemiol Nac. 2014;19:260-79. Fecha de consulta: 21 de enero de 2015. Disponible en: http://www.ins.gov.co/iqen/IQUEN/IQEN%20vol%2019%202014%20num%2018.pdf.
Instituto Nacional de Salud. Lineamientos de vigilancia en salud pública, entomológica y de laboratorio en transmisión autóctona del virus chikungunya en Colombia. Fase II. Bogotá: Instituto Nacional de Salud; 2014. Fecha de consulta: 21 de enero de 2015. Disponible en: http://www.ins.gov.co/Noticias/Chikungunya/Lineamientos%20de%20vigilancia%20chikungunya%202014.pdf.
Alcaldía Municipal de Los Patios. Plan de Desarrollo - Municipio de Los Patios, 2012-2015. Los Patios: Alcaldía; 2012. Fecha de consulta: 21 de enero de 2015. Disponible en: http://cdim.esap.edu.co/BancoMedios/Documentos%20PDF/lospatiosnortedesantanderpd20122015.pdf.
Alcaldía Municipal de Villa del Rosario. Plan de Desarrollo - Municipio de Villa de Rosario, 2012-2015. Villa del Rosario: Alcaldía; 2012. Fecha de consulta: 21 de enero de 2015. Disponible en: http://www.villadelrosario-nortedesantander.gov.co/apc-aa-files/64356430383236653039663635623561/version-final-plan-desarr-documento-tecnico.pdf-
Instituto Nacional de Salud. Grupo de Enfermedades Transmitidas por Vectores. Resumen, Chikunguña a semana 53. Bogotá: Instituto Nacional de Salud; 2014. Fecha de consulta: 21 de enero de 2015. Disponible en: http://www.ins.gov.co/Noticias/Chikungunya/Forms/AllItems.aspx?Paged=TRUE&p_SortBehavior=0&p_orden=&p_ID=89&PageFirstRow=61&&View={F354C77A-609B-4AE6-8D9D-7C203FE1526F}
Institut de Veille Sanitaire. Surveillance des formes émergentes hospitalières de chikungunya, la Réunion, avril 2005 - mars 2006. Rapport détaillé. Saint Maurice, France: INVS; 2007. Fecha de consulta: 30 de agosto de 2015. Disponible en: http://www.invs.sante.fr/publications/2007/chik_surveillance_2007/chik_surveillance_2007.pdf.
Valamparampil J, Chirakkarot S, Letha S, Jayakumar C, Gopinathan K. Clinical profile of Chikungunya in infants. Indian J Pediatr. 2009;76:151-5. http://dx.doi.org/10.1007/s12098-009-0045-x
Riyaz N, Riyaz A, Rahima A, Latheef E, Anitha P, Aravindan K, et al. Cutaneous manifestations of chikungunya during a recent epidemic in Calicut, north Kerala, south India. Indian J Dermatol Venereol Leprol. 2010;76:671-6. http://dx.doi.org/10.4103/0378-6323.72466
Seetharam KA, Sridevi K, Vidyasagar P. Cutaneous manifestations of Chikungunya fever. Indian Pediatr. 2012; 49:51-3.
Inamadar A, Palit A, Sampagavi W, Raghunath S, Deshmukh N. Cutaneous manifestations of Chikungunya fever: Observations made during a recent outbreak in South India. Int J Dermatol. 2008;47:154-9. http://dx.doi.org/10.1111/j.1365-4632.2008.03478.x
Prashant S, Kumar A, Basheeruddin D, Chowdhary T, Madhu B. Cutaneous manifestations in patients suspected of Chikungunya disease. Indian J Dermatol. 2009;54:128-31. http://dx.doi.org/10.4103/0019-5154.53186
Mishra K, Rajawat V. Chikungunya-induced genital ulcers. Indian J Dermatol Venereol Leprol. 2008;74:383-4. http://dx.doi.org/10.4103/0378-6323.42903
Rajapakse S, Rodrigo C, Rajapakse A. Atypical manifestations of Chikungunya infection. Trans R Soc Trop Med Hyg. 2010;104:89-96. http://dx.doi.org/10.1016/j.trstmh.2009.07.031
Faingezicht I, Ávila M. Diagnóstico clínico y de laboratorio del paciente con el dengue. Rev Med Hosp Nac Niños (Costa Rica). 1999;34:33-41.
Algunos artículos similares:
- Juan Gabriel Piñeros, Margarita Arboleda, Juan Camilo Jaramillo, Silvia Blair, Reporte de cinco casos de malaria neonatal grave por Plasmodium vivax en Urabá, Colombia , Biomédica: Vol. 28 Núm. 4 (2008)
- Yolanda Cifuentes, Isabel De la Hoz, Martha Bermúdez, Clara Arteaga, Acidemia orgánica (propiónica) en un neonato detectada por espectrometría de masas en tándem , Biomédica: Vol. 28 Núm. 1 (2008)
- Nora María Cardona-Castro, Miryan Margot Sánchez-Jiménez, Luz Yaned Usuga-Silva, Margarita Arboleda-Naranjo, Eliana Garzón, Aminta Vélez, Magdalena Wiesner, Nélida Muñoz, Clara Inés Agudelo, Caracterización de dos brotes de fiebre tifoidea en Apartadó, Antioquia, 2005 , Biomédica: Vol. 27 Núm. 2 (2007)
- Jessika Valderrama, Ingrid García, Germán Figueroa, Edilberto Rico, Juliana Sanabria, Nicolás Rocha, Edgar Parra, Cecilia Saad, Andrés Páez, Brotes de rabia humana transmitida por vampiros en los municipios de Bajo y Alto Baudó, departamento del Chocó, Colombia 2004-2005 , Biomédica: Vol. 26 Núm. 3 (2006)
- Daniel Echeverri, Dhayra Karem Barreto, Lyda Osorio, Armando Cortés, Ernesto Martínez, Malaria por Plasmodium vivax transmitida por transfusión de un donante asintomático a un recién nacido prematuro , Biomédica: Vol. 32 (2012): Suplemento 1, Malaria
- Husein Husein-El Ahmed, Guillermo Arturo Cañadas-De la Fuente, Rafael Fernández-Castillo, Emilio González-Jiménez, Jesús Cantero-Hinojosa, Marita Lardón-Fernández, Candidiasis cutánea generalizada en recién nacido a término , Biomédica: Vol. 32 Núm. 2 (2012)
- Sergio E. Bermúdez, Cirilo R. Lyons, Gleydis G. García, Yamitzel L. Zaldívar, Amanda Gabster, Griselda B. Arteaga, Evidencia serológica de infecciones de Rickettsia en humanos provenientes de tres localidades de Panamá , Biomédica: Vol. 33 (2013): Suplemento 1, Fiebres hemorrágicas
- Doris Martha Salgado, Jairo Antonio Rodríguez, Liliana del Pilar Lozano, Tatiana Esther Zabaleta, Dengue perinatal , Biomédica: Vol. 33 (2013): Suplemento 1, Fiebres hemorrágicas
- Yolanda Cifuentes, Martha Isabel Murcia, Jorge Piar, Patricia Pardo, Microcalcificaciones cerebrales en un recién nacido con tuberculosis congénita , Biomédica: Vol. 36 Núm. 1 (2016)
- Ana María Ocampo, Carlos Andrés Vargas, Patricia María Sierra, Astrid Vanessa Cienfuegos, Judy Natalia Jiménez, Caracterización molecular de un brote de Klebsiella pneumoniae resistente a carbapenémicos en un hospital de alto nivel de complejidad de Medellín, Colombia , Biomédica: Vol. 35 Núm. 4 (2015)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























