Tungiasis en el área urbana de Popayán, Colombia: reporte de caso
Resumen
La tungiasis es una ectoparasitosis endémica en Latinoamérica y está asociada a factores de riesgo como la ruralidad, la pobreza y la convivencia con animales. Popayán, una ciudad al suroccidente de Colombia, fue históricamente afectada por la tungiasis, tanto así que a sus habitantes los apodan “patojos” debido a la forma de caminar de sus habitantes infestados por la pulga. Hoy la enfermedad se creía eliminada.
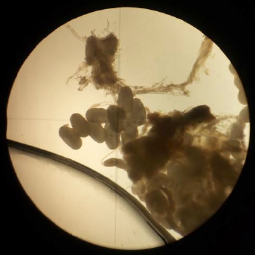
Se presenta el caso de un niño de 12 años procedente del área urbana de Popayán, que consultó por lesiones papulares de bordes circulares, centro negruzco y halo hiperqueratósico en ambos pies, de un mes de evolución. Por los hallazgos clínicos se sospechó tungiasis y se le administró ivermectina. Las lesiones se removieron quirúrgicamente y se enviaron para análisis parasitológico, el cual confirmó la presencia de Tunga penetrans. La evolución del paciente fue satisfactoria. La Secretaría de Salud Municipal de Popayán inspeccionó el domicilio del paciente y encontró perros migrantes del Pacífico colombiano en sus alrededores, algunos con lesiones sospechosas de tungiasis.
Se documenta, así, el resurgimiento de esta enfermedad en el área urbana, probablemente debido a la migración de animales desde las zonas rurales. Es importante reconocer la existencia de la pulga en zonas rurales y urbanas, hacer el diagnóstico médico y reportar los casos a los entes de vigilancia. Estas acciones permitirán ofrecer un apropiado manejo y control sanitario de esta ectoparasitosis desatendida en humanos y animales.
Descargas
Referencias bibliográficas
Maco V, Tantaleán M, Gotuzzo E. Evidence of tungiasis in pre-hispanic America. Emerg Infect Dis. 2011;17:1-16. https://doi.org/10.3201/eid1705.100542
Miller H, Rodríguez G. Tungiasis en población indígena del departamento de Vaupés: epidemiología, clínica, tratamiento y prevención. Biomédica. 2010;30:215-37. https://doi.org/10.7705/biomedica.v30i2.185
Miller H, Trujillo-Trujillo J, Mutebi F, Feldmeier H. Efficacy and safety of dimeticones in the treatment of epidermal parasitic skin diseases with special emphasis on tungiasis: An evidence-based critical review. Brazilian J Infect Dis. 2020;24:170-7. https://doi.org/10.1016/j.bjid.2020.01.004
Valencia JN. Nuestro pasado con las niguas. Ánfora. 1994;2:42-4. https://doi.org/10.30854/anf.v2.n3.1994.493
Muehlen M, Heukelbach J, Wilcke T, Winter B, Mehlhorn H, Feldmeier H. Investigations on the biology, epidemiology, pathology and control of Tunga penetrans in Brazil: II. Prevalence, parasite load and topographic distribution of lesions in the population of a traditional fishing village. Parasitol Res. 2003;90:449-55. https://doi.org/10.1007/s00436-003-0877-7
Hernández O. De niguas, pulgas y chinches. Fecha de consulta: 1 de septiembre de 2020. Disponible en: https://www.espaciosvecinos.com/rastros/de-niguas-pulgas-y-chinches/
Dorado H, Alarcón AM. Popayán en Columnas de Papel. Primera edición. Popayán: Dorado H; 2009. p. 83-5.
Feldmeier H, Heukelbach J, Ugbomoiko US, Sentongo E, Mbabazi P, von Samson-Himmelstjerna G, et al. Tungiasis—A neglected disease with many challenges for global public health. PLoS Negl Trop Dis. 2014;8:e3133. https://doi.org/10.1371/journal.pntd.0003133
Heukelbach J. Revision on tungiasis: Treatment options and prevention. Expert Rev Anti Infect Ther. 2006;4:151-7. https://doi.org/10.1586/14787210.4.1.151
Herrera SE, Ochoa A, Escobar M, Correa LA. Tungiasis - reporte de un caso. Rev Asoc Colomb Dermatol. 2004;12:63-6.
Díaz CJ, Escandón-Vargas K. Tungiasis in a Colombian patient. Brazilian J Infect Dis. 2017;21:484-5. https://doi.org/10.1016/j.bjid.2016.12.010
Miller H, Ocampo J, Ayala A, Trujillo J, Feldmeier H. Very severe tungiasis in Amerindians in the Amazon lowland of Colombia: A case series. PLoS Negl Trop Dis. 2019;13:1-19. https://doi.org/10.1371/journal.pntd.0007068
Feldmeier H, Sentongo E, Krantz I. Tungiasis (sand flea disease): A parasitic disease with particular challenges for public health. Eur J Clin Microbiol Infect Dis. 2013;32:19-26. https://doi.org/10.1007/s10096-012-1725-4
Eisele M, Heukelbach J, van Marck E, Mehlhorn H, Meckes O, Franck S, et al. Investigations on the biology, epidemiology, pathology and control of Tunga penetrans in Brazil: I. Natural history of tungiasis in man. Parasitol Res. 2003;90:87-99. https://doi.org/10.1007/s00436-002-0817-y
Hoon KS, Fernández MF, Buján MM, Cervini AB, Laffargue J, Pierini AM. Tungiasis. Presentación de un caso clínico. Arch Argent Pediatr. 2011;109:e82-4. https://doi.org/10.5546/aap.2011.e82
Criado PR, Landman G, Reis VMS, Belda W Jr. Tungiasis under dermoscopy: In vivo and ex vivo examination of the cutaneous infestation due to Tunga penetrans. An Bras Dermatol. 2013;88:649-51. https://doi.org/10.1590/abd1806-4841.20132071
Kehr JD, Heukelbach J, Mehlhorn H, Feldmeier H. Morbidity assessment in sand flea disease (tungiasis). Parasitol Res. 2007;100:413-21. https://doi.org/10.1007/s00436-006-0348-z
Heukelbach J. Tungiasis. Rev Inst Med Trop Sao Paulo. 2005;47:307-13. https://doi.org/10.1590/S0036-46652005000600001
Heukelbach J, Franck S, Feldmeier H. Therapy of tungiasis: A double-blinded randomized controlled trial with oral ivermectin. Mem Inst Oswaldo Cruz. 2004;99:873-6. https://doi.org/10.1590/S0074-02762004000800015
Tomczyk S, Deribe K, Brooker SJ, Clark H, Rafique K, Knopp S, et al. Association between footwear use and neglected tropical diseases: A systematic review and meta-analysis. PLoS Negl Trop Dis. 2014;8:e3285. https://doi.org/10.1371/journal.pntd.0003285
Thielecke M, Raharimanga V, Rogier C, Stauss-Grabo M, Richard V, Feldmeier H. Prevention of tungiasis and tungiasis-associated morbidity using the plant-based repellent zanzarin: A randomized, controlled field study in rural Madagascar. PLoS Negl Trop Dis. 2013;7:e2426. https://doi.org/10.1371/journal.pntd.0002426
Buckendahl J, Heukelbach J, Ariza L, Kehr JD, Seidenschwang M, Feldmeier H. Control of tungiasis through intermittent application of a plant-based repellent: An intervention study in a resource-poor community in Brazil. PLoS Negl Trop Dis. 2010;4:e879. https://doi.org/10.1371/journal.pntd.0000879
Algunos artículos similares:
- Julián A. Fernández-Niño, Claudia I. Astudillo-García, Laura María Segura, Natalia Gómez, Ángela Skantria Salazar, Juan Hember Tabares, Cristian Andrés Restrepo, Miguel Ángel Ruiz, Myriam Consuelo López, Patricia Reyes, Perfiles de poliparasitismo intestinal en una comunidad de la Amazonia colombiana , Biomédica: Vol. 37 Núm. 3 (2017)
- Elizabeth Borrero, Gabriel Carrasquilla, Neal Alexander, Descentralización y reforma: ¿cuál es su impacto sobre la incidencia de malaria en los municipios colombianos? , Biomédica: Vol. 32 (2012): Suplemento 1, Malaria
- Hollman Miller, Gerzaín Rodríguez, Tungiasis en población indígena del departamento de Vaupés: epidemiología, clínica, tratamiento y prevención , Biomédica: Vol. 30 Núm. 2 (2010)
- Diana Hoyos , Rossi Meza, Liliana Forero , César Moreira, Beatriz E. Ferro, Robinson Pacheco , Tratamiento para tuberculosis RR/MDR: un análisis comparativo de indicadores programáticos de resultado entre Buenaventura y otros municipios del Valle del Cauca-Colombia , Biomédica: Vol. 44 Núm. 3 (2024): Publicación anticipada, septiembre
- Sandra Lorena Girón, Julio César Mateus, Fabián Méndez, Impacto de un botadero a cielo abierto en el desarrollo de síntomas respiratorios y en costos familiares de atención en salud de niños entre 1 y 5 años en Cali, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- José Joaquín Carvajal, Ligia Inés Moncada, Mauricio Humberto Rodríguez, Ligia del Pilar Pérez, Víctor Alberto Olano, Caracterización preliminar de los sitios de cría de Aedes (Stegomyia) albopictus (Skuse, 1894) (Diptera: Culicidae) en el municipio de Leticia, Amazonas, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Andrés Páez, Gloria Rey, Carlos Agudelo, Alvaro Dulce, Edgar Parra, Hernando Díaz-Granados, Damaris Heredia, Luis Polo, Brote de rabia urbana transmitida por perros en el distrito de Santa Marta, Colombia, 2006-2008 , Biomédica: Vol. 29 Núm. 3 (2009)
- Patricia Escobar, Katherine Paola Luna, Indira Paola Hernández, César Mauricio Rueda, María Magdalena Zorro, Simon L. Croft, Susceptibilidad in vitro a hexadecilfosfocolina (miltefosina), nifurtimox y benznidazole de cepas de Trypanosoma cruzi aisladas en Santander, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Gustavo Pradilla, Julio César Mantilla, Reynaldo Badillo, Encefalitis rábica humana por mordedura de murciélago en un área urbana de Colombia , Biomédica: Vol. 29 Núm. 2 (2009)
- Rosa Magdalena Uscátegui, Adriana M. Correa, Jaime Carmona-Fonseca, Cambios en las concentraciones de retinol, hemoglobina y ferritina en niños palúdicos colombianos , Biomédica: Vol. 29 Núm. 2 (2009)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























