Infección concomitante por tuberculosis y el virus de la inmunodeficiencia humana: situación epidemiológica en el departamento del Meta, 2010-2015
Resumen
Introducción. Una tercera parte del incremento de los casos de tuberculosis se atribuye a la propagación del HIV.
Objetivo. Describir la infección concomitante de tuberculosis y HIV en el departamento del Meta durante el periodo de 2010 a 2015.
Materiales y métodos. Se hizo un estudio observacional, descriptivo y retrospectivo. Se seleccionaron los 219 casos de análisis y se elaboraron dos nuevas bases de datos que fueron analizadas en tres fases: determinación de las características sociodemográficas y clínicas, construcción de indicadores por municipio (prevalencia y éxito terapéutico) y estratificación en situaciones epidemiológicas según la prevalencia (carga) de la enfermedad.
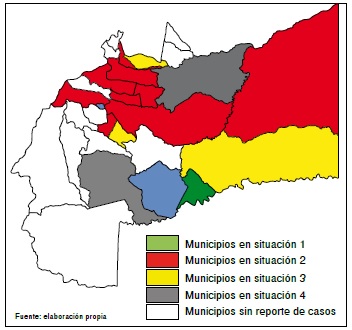
Resultados. El 60 % de los municipios se ajustó a la situación designada como 2. El tratamiento de las personas con infección concomitante de tuberculosis y HIV cuya condición de ingreso era nueva, tuvo 2,39 veces más probabilidades de ser exitoso que el de los previamente tratados, siendo esta asociación estadísticamente significativa (razón de posibilidades, RP=2,39; IC95% 1,3-9,6; p=0,01).
Conclusión. La estratificación por situaciones epidemiológicas es útil para planificar actividades de prevención y control.
Descargas
Referencias bibliográficas
Organización Panamericana de la Salud. Pese a los avances, la tuberculosis aún es la segunda causa de muerte por enfermedad infecciosa en las Américas. Fecha de consulta: 16 de enero de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_content&view=article&id=6532%3A2012-pese-avances-tuberculosis-segunda-causamuerte-enfermedad-infecciosa-americas&catid=1443%3Awebbulletins&Itemid=135&lang=pt
Brunello M, Neto F, Arcêncio R, Andrade R, Magnabosco G, Villa T. Areas of vulnerability to HIV/TB co-infection in Southeastern Brazil. Rev Saúde Pública.2011;45:556-7.
Organización Mundial de la Salud. Tuberculosis datos y cifras 2017. Fecha de consulta: 24 de marzo de 2017. Disponible en: http://www.who.int/campaigns/tb-day/2017/es/
Organización Mundial de la Salud. La tuberculosis en las Américas. Informe regional 2013. Epidemiología, control y financiamiento. Fecha de consulta: 20 de abril de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_docman&task=doc_view&gid=22954&Itemid=270
Instituto Nacional de Salud. Informe del evento tuberculosis. 2016. Fecha de consulta: 15 de febrero de 2017. Disponible en: http://www.ins.gov.co/buscador-eventos/
Informesdeevento/Tuberculosis%20%202016.pdf
Instituto Nacional de Salud. Protocolo de Vigilancia en Salud Pública. VIH/sida. 2014. Fecha de consulta: 17 de febero de 2017. Disponible en: http://www.ins.gov.co/buscador-eventos/ZIKA%20Lineamientos/PRO%20VIH%20-%20SIDA.pdf
Instituto Nacional de Salud. Informe del comportamiento en la notificación de VIH-sida hasta el periodo epidemiológico II del año 2017. Fecha de consulta: 17 de abril de 2017. Disponible en: http://www.ins.gov.co/buscador-eventos/Informesdeevento/VIH-SIDA%20PE%20XII%202017.pdf
Silva-Reyes L, Llena N, Del Campo E, Mulet, Ván J, Smith A. Aspectos clinicoepidemiológicos en pacientes con coinfección por sida y tuberculosis en la provincia de Santiago de Cuba. MEDISAN. 2016;20:5018-8.
Cahn P, Pérez H, Ben G. Tuberculosis and HIV: A partnership against the most vulnerable. J Int Assoc Physicians AIDS Care (Chic). 2003;2:106-23.
van den Broek J, Borgdorff MW, Pakker NG, Chum HJ, Klokke AH, Senkoro KP, et al. HIV-1 infection as a risk factor for the development of tuberculosis: A case-control study in Tanzania. Int J Epidemiol. 1993;22:1159-6.
Bertolozzi M, Takahashi R, Hino P, Litvoc M. O controle da tuberculose: um desafio para a saúde pública. Rev Med. 2014;93:83-9. https://doi.org/10.11606/issn.1679-9836.v93i2p83-89
Organización Mundial de la Salud. Guías sobre la vigilancia del VIH de segunda generación. 2000. Fecha de consulta: 30 de abril de 2017. Disponible en: http://www.who.int/hiv/pub/epidemiology/secondgeneration_sp.pdf
Palou E. Tuberculosis y SIDA: una co-infección eficiente. Rev Médica Honduras. 2010;78:33-4.
Organización Mundial de la Salud. 68a sesión del Comité Regional para las Américas. 2016. p. 1-46. Fecha de consulta: 26 de abril de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_content&view=article&id=12276%3A2016-55th-directing-councildocuments&catid=8811%3Adc-documents&Itemid=42078&lang=es
Instituto Nacional de Salud. Informe evento tuberculosis. 2015. Fecha de consulta: 23 de abril de 2017. Disponible en: http://www.ins.gov.co/buscador-eventos/Informesdeevento/Tuberculosis%202015.pdf
Ministerio de Salud y Protección Social. Circular 007/2015. Actualización de los lineamientos para el manejo programático de tuberculosis y lepra en Colombia. Bogotá: Minsalud; 2015.
García-Pérez C. Estratificación epidemiológica de riesgo. Rev Arch Médico Camagüey. 2013;17:121-8.
Congreso de la República. Ley 100/1993 de diciembre 27. Por la cual se crea el sistema de seguridad social integral y se dictan otras disposiciones. Bogotá: Imprenta Nacional; 1993.
Congreso de la República. Ley 789/2002 de diciembre 23. Por la cual se dictan normas para apoyar el empleo y ampliar la protección social y se modifican algunos artículos del Código Sustantivo de Trabajo. Bogotá: Imprenta Nacional; 2002.
Ministerio de la Protección Social. Decreto 3518/2006 de octubre 9. Sistema de Vigilancia en Salud Pública. Bogotá: Imprenta Nacional; 2006.
Ministerio de Salud. Resolución 412/2000 de febrero 25. Guías de promoción de la salud y prevención de enfermedades en la salud pública. Bogotá: Imprenta Nacional; 2000.
Ministerio de la Protección Social. Circular 058/2009 de septiembre 11. Lineamientos para el manejo programático de tuberculosis y lepra. Bogotá: Imprenta Nacional; 2000.
Congreso de la República de Colombia. Plan decenal de salud pública 2012 - 2021. Bogotá: Imprenta Nacional; 2013.
Ministerio de la Protección Social, Instituto Nacional de Salud, Organización Panamericana de la Salud. Plan estratégico Colombia libre de tuberculosis, 2010-2015, para la expansión y fortalecimiento de la estrategia alto a la TB. Bogotá: Ministerio de la Proteccion Social; 2009.
Instituto Nacional de Salud. Protocolo de vigilancia en salud pública. Tuberculosis. 2016. Fecha de consulta: 2 de mayo de 2017. Disponible en: http://www.ins.gov.co/buscador-eventos/ZIKA%20Lineamientos/Tuberculosis%20PROTOCOLO.pdf
Ministerio de la Protección Social. Decreto 3039/2007 del 10 de agosto. Por medio del cual se adopta el Plan Nacional Salud Pública, 2007. Bogotá: Imprenta Nacional; 2007.
Organización de la Naciones Unidas. Objetivos de Desarrollo del Milenio. 2000. Fecha de consulta: 23 de mayo de 2017. Disponible en: http://www.un.org/es/millenniumgoals/
Ministerio de Salud. Resolución 8430/1993 del 4 de octubre. Por la cual se establecen las normas científicas, técnicas y administrativas para la investigación en salud. Bogotá: Imprenta Nacional; 1993
Congreso de la República. Ley 715/2001 del 21 de diciembre. Por la cual se dictan normas orgánicas en materia de recursos y competencias de conformidad con los artículos 151, 288, 356 y 357 (Acto Legislativo 01 de 2001) de la Constitución Política y se dictan otras disposiciones para organizar la prestación de los servicios de educación y salud, entre otros. Bogotá: Imprenta Nacional; 2001.
Ministerio de Salud y Protección Social. Análisis de la situación de salud. Colombia, 2015. Bogotá: Imprenta Nacional de Colombia; 2015.
Ministerio de Salud y Protección Social. Análisis de situación en salud, Meta. 2014. Fecha de consulta: 23 de mayo de 2017. Disponible en: http://old.huila.gov.co/documentos/2014/Salud/SaludPublica/Anlisis_de_Situacin_de_Salud_ASIS_Meta.pdf
Centers for Disease Control and Prevention. Treatment of tuberculosis. MMWR. 2003;52:1-77.
Blanc FX, Havlir DV, Onyebujoh PC, Thim S, Goldfeld AE, Delfraissy J. Treatment strategies for HIV-infected patients with tuberculosis: Ongoing and planned clinical trials. J Infect Dis. 2007;196:46-51. https://doi.org/10.1086/518658
Tenorio-Gnecco A. Evaluación de programas de salud. Rev Fac Ciencias Salud. 2008;10:48-57.
Cáceres-Manrique FM, Orozco-Vargas LC. Demora en el diagnóstico de tuberculosis pulmonar en una región de Colombia. Rev Salud Pública. 2008;10:94-10.
González-Martín J, García-García J, Anibarro L, Vidal R, Esteban J, Blanquer R, et al. Documento de consenso sobre diagnóstico, tratamiento y prevención de la tuberculosis. Arch Bronconeumol. 2010;46:255-19.
Castro C, Ricardo A, Zabaleta A, Llerena C, Puerto G. Caracterización de aislamientos clínicos de Mycobacterium tuberculosis obtenidos de individuos positivos para HIV en Colombia. Biomédica. 2017;37:86-9. https://doi.org/10.7705/biomedica.v37i1.3112
Peña C. Evolución de la TBC en la Región Metropolitana entre 2001 y 2005. Rev Chil Enf Respir. 2017;23:211-6.
Gómez M, Achiong E, Morales J, Núñez V, Quintana H. Evaluación de los indicadores operacionales del programa de la tuberculosis en Matanzas 2000-2006. Rev Med Elect. 2008;30:1-5.
Organización Mundial de la Salud. Tuberculosis y género. 2017. Fecha de consulta: 25 de mayo de 2017. Disponible en: http://www.who.int/tb/challenges/gender/page_1/es/
García S, Yera P, Valdés D, Hernández H. Comportamiento de la tuberculosis extrapulmonar en el Hospital Neumológico Benéfico Jurídico durante el quinquenio 1999-2003. Rev Cuba Med Trop. 2006;58:1-3.
Martínez U, Mulen C. Tuberculosis: perfil epidemiológico en la población perteneciente al Policlínico Universitario Vedado. Rev Cub Med Gen Int. 2006;22:1-3.
Dávila M, Villafuerte Y, García A. Consistency in reporting cases of TB and HIV, a tool to strengthen the integrated care for people with co-infection in México. Int J Integr Care. 2015;15:21-3.
Organización Mundial de la Salud. Global Tuberculosis Report. 2013. Fecha de consulta: 12 de mayo de 2017. Disponible en: http://apps.who.int/iris/bitstream/10665/91355/1/9789241564656_eng.pdf
Ochoa E, Armas L. Tuberculosis: Directions for detection and control. La Habana: Handbook of Cuban Ministry of Public Health; 2002. p. 5.
Úriz J, Repáraz J, Castiello J. Tuberculosis en pacientes infectados por el VIH. An Sist Sanit Navar. 2007;30:131-42.
Herrera T. Grupos de riesgo para tuberculosis en Chile. Rev Chil Infectol. 2015;32:15-18. https://doi.org/10.4067/S0716-10182015000200002
Beijer U, Wolf A. Prevalence of tuberculosis, hepatitis C virus, and HIV in homeless people: A systematic review and metaanalysis. Lancet Infect Dis. 2012;12:859-11. https://doi.org/10.1016/S1473-3099(12)70177-9
Gao J, Zheng P. Prevalence of TB/HIV co-infection in countries except China: A systematic review and metaanalysis. PLoS One. 2013;8:e64915. https://doi.org/10.1371/journal.pone.0064915
Instituto Nacional de Salud. Protocolo de Vigilancia en Salud Pública. Tuberculosis. 2014. Fecha de consulta: 13 de enero de 2017. Disponible en: http://www.clinicamedihelp.com/documentos/protocolos/PRO%20Tuberculosis.pdf
Berbesi D, Segura A, Caicedo B, Cardona D. Prevalencia y factores asociados al VIH en habitante de calle de la ciudad de Medellín, Colombia. Rev Fac Nac Salud Pública. 2015;33:200-5. https://doi.org/10.17533/udea.rfnsp.v33n2a07
Espinoza A, Gutiérrez H, Shimizu T. Tuberculosis abdominal en un paciente VIH positivo. Rev Fac Med. 2016;10:1-2.
Ramírez-Lapausa A. Tuberculosis extrapulmonar, una revisión. Rev Esp Sanid Penit. 2015;17:3-11.
Organización Mundial de la Salud. Hablemos de tuberculosis y VIH. 2015. Fecha de consulta: 8 de febero de 2017. Disponible en: http://www.who.int/tb/challenges/hiv/talking_points/es/
Yen Y, Rodwell T, Yen M, Shih H, Hu B, Li L, et al. DOT associated with reduced all-cause mortality among tuberculosis patients in Taipei, Taiwan, 2006-2008. Int J Tuberc Lung Dis. 2012;16:178-84. https://doi.org/10.5588/ijtld.11.0034
Sbrana E, Grise J, Stout C, Aronson J. Co-morbidities associated with tuberculosis in an autopsy case series. Tuberculosis (Edinb). 2011;91(Suppl.1):S38-42. https://doi.org/10.1016/j.tube.2011.10.008
Stoneburner R, Laroche E, Prevots R, Singh T, Blum S, Terry P, et al. Survival in a cohort of human immunodeficiency virus-infected tuberculosis patiens in New York City. Arch Intern Med. 1992;152:2033-4. https://doi.org/10.1001/archinte.1992.00400220061010
Iseman M. Treatment of multidrugresistant tuberculosis. N Engl J Med. 1993;329:784-91. https://doi.org/10.1056/NEJM199309093291108
Berning S, Huitt G, Iseman M. Malabsorption of antituberculosis medications by a patient with AIDS. N Engl J Med. 1992;327:1817-8. https://doi.org/10.1056/NEJM199212173272514
Paixão L. Perfil de casos de tuberculose notificados e fatores associados ao abandono, Belo Horizonte. Rev Saúde Pública. 2007;41:205-13. https://doi.org/10.1590/S0034-89102007000200006
Dueñas D, Cardona M. Factores relacionados con el cumplimiento del tratamiento en pacientes con tuberculosis, Pereira, Colombia, 2012-2013. Biomédica. 2016;36:423-31. https://doi.org/10.7705/biomedica.v36i3.2904
Rodrigues S, Monteiro L, Pacheco R. Abandono do tratamento de tuberculose em coinfectados TB/HIV. Rev Esc Enferm USP. 2010:44:383-87. https://doi.org/10.1590/S0080-62342010000200020
Howida E, Mohamed A, Ashraf E. Assessment of the efficacy of Directly Observed Treatment with short course (DOTS) for pulmonary tuberculosis in Sharkia governorate. Egypt J Chest Dis Tuberc. 2013;4:173-85. https://doi.org/10.1016/j.ejcdt.2013.12.002
Marmot M. Social determinants of health inequalities. Lancet. 2005;365:1099-1104.
Algunos artículos similares:
- Leonardo F. Jurado, Martha I. Murcia, Patricia Hidalgo, John E. Leguizamón, Lorena R. González, Diagnóstico genotípico y fenotípico de tuberculosis ósea y miliar en un paciente positivo para HIV en Bogotá, Colombia , Biomédica: Vol. 35 Núm. 1 (2015)
- Julio César Martínez, Claudia Llerena, Yanely Angélica Valbuena, La importancia de investigar Mycobacterium bovis en muestras clínicas de procedencia humana , Biomédica: Vol. 39 Núm. Sp. 1 (2019): Suplemento 1, Microbiología médica, mayo
- John-Leonardo Torres-Castiblanco, Jorge Alberto Carrillo, Daniel Hincapié-Urrego, Adriana Rojas-Villarraga, La tuberculosis en la era del tratamiento con fármacos inhibidores del factor de necrosis tumoral alfa: ¿por qué persiste el riesgo? , Biomédica: Vol. 38 Núm. 1 (2018)
- Diana Hoyos , Rossi Meza, Liliana Forero , César Moreira, Beatriz E. Ferro, Robinson Pacheco , Tratamiento para tuberculosis RR/MDR: un análisis comparativo de indicadores programáticos de resultado entre Buenaventura y otros municipios del Valle del Cauca-Colombia , Biomédica: Vol. 44 Núm. 3 (2024): Publicación anticipada, septiembre
- Juan Gabriel Bueno-Sánchez, Jairo René Martínez-Morales, Elena E. Stashenko, Wellman Ribón, Actividad antituberculosa de plantas colombianas , Biomédica: Vol. 29 Núm. 1 (2009)
- Diego Chaves, Andrea Sandoval, Luis Rodríguez, Juan C. García, Silvia Restrepo, María Mercedes Zambrano, Análisis comparativo de seis genomas del complejo Mycobacterium tuberculosis , Biomédica: Vol. 30 Núm. 1 (2010)
- Jaiberth Cardona-Arias, Luz Peláez-Vanegas, Juan López-Saldarriaga, Marcela Duque-Molina, Oscar Leal-Álvarez, Calidad de vida relacionada con la salud en adultos con VIH/sida, Medellín, Colombia, 2009 , Biomédica: Vol. 31 Núm. 4 (2011)
- Diana Castaño, Mauricio Rojas, Alteraciones en el reclutamiento y activación de proteínas Rab durante la infección micobacteriana , Biomédica: Vol. 30 Núm. 2 (2010)
- Elizabeth Borrero, Gabriel Carrasquilla, Neal Alexander, Descentralización y reforma: ¿cuál es su impacto sobre la incidencia de malaria en los municipios colombianos? , Biomédica: Vol. 32 (2012): Suplemento 1, Malaria
- Mauricio Beltrán, María Cristina Navas, María Patricia Arbeláez, Jorge Donado, Sergio Jaramillo, Fernando De la Hoz, Cecilia Estrada, Lucía del Pilar Cortés, Amalia de Maldonado, Gloria Rey, Seroprevalencia de infección por virus de la hepatitis B y por virus de la inmunodeficiencia humana en una población de pacientes con múltiples transfusiones en cuatro hospitales, Colombia, Sur América , Biomédica: Vol. 29 Núm. 2 (2009)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























