Hombre de 18 años con síndrome verrugoso tropical: ¿leishmaniasis o esporotricosis?
Resumen
El síndrome verrugoso tropical comprende condiciones cutáneas infecciosas, crónicas y granulomatosas que cursan con placas, nódulos o úlceras verrugosas, de ahí su nombre. Este síndrome incluye la cromoblastomicosis, la esporotricosis, la paracoccidioidomicosis, la lobomicosis, la leishmaniasis y la tuberculosis cutánea verrugosa, todas ellas enfermedades de amplia distribución en áreas tropicales y subtropicales. Sus diagnósticos pueden ser difíciles y confundirse entre sí, lo cual es más frecuente entre la esporotricosis y la leishmaniasis. Para distinguirlas se recurre a criterios clínicos y epidemiológicos, y a métodos diagnósticos como intradermorreacción, examen directo, biopsia, cultivo, inmunofluorescencia y PCR, algunos de los cuales no son de uso común. El diagnóstico preciso conduce al tratamiento adecuado.
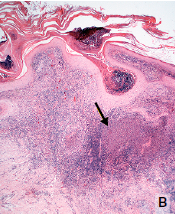
Se presenta el caso de un hombre de 18 años con extensas placas verrugosas en una rodilla, inicialmente interpretadas como leishmaniasis verrugosa por la clínica, la epidemiología y la biopsia. Se le trató con Glucantime® durante 20 días, pero no presentó mejoría, por lo que se tomó una nueva biopsia que también se interpretó como leishmaniasis cutánea. La revisión de ambas biopsias evidenció inflamación con granulomas abscedados y presencia de cuerpos asteroides esporotricósicos, que condujeron al diagnóstico de esporotricosis, el cual se confirmó luego con el cultivo del hongo. Las lesiones remitieron con la administración de itraconazol.
La clínica y la epidemiología de la leishmaniasis y las de la esporotricosis pueden ser semejantes, por lo que la biopsia y los estudios de laboratorio son esenciales para establecer el diagnóstico. El cuerpo asteroide esporotricósico es patognomónico de esta entidad.
Descargas
Referencias bibliográficas
Rodríguez G, Arenas C, Ovalle C, Hernández CA, Camargo C. Las leishmaniasis. Atlas y texto. Primera edición. Bogotá: Hospital Universitario Centro Dermatológico Federico Lleras Acosta; 2016.
Rodríguez G, Hernández CA. Leishmaniasis Vs. esporotricosis y otros diagnósticos diferenciales de la leishmaniasis tegumentaria. Rev Soc Col Dermatol. 1992;1:186-98.
Gaviria-Giraldo CM, Cardona-Castro N. Esporotricosis y cromoblastomicosis: revisión de la literatura. Rev CES Med. 2017;31:77-91.
Rubio G, Sánchez G, Porras L, Alvarado Z. Esporotricosis: prevalencia, perfil clínico y epidemiológico en un centro de referencia en Colombia. Rev Iberoam Micol. 2010;27:75-9.
Chakrabarti A, Bonifaz A, Gutiérrez-Galhardo MC, Mochizuki T, and Li S. Global epidemiology of sporotrichosis. Med Mycol. 2015;53:3-14. https://doi.org/10.1093/mmy/myu062
Arenas CM, Sánchez-Tenorio L, Ballén-Suárez J, Rodríguez G. Síndrome verrucoso tropical. Piel. 2016;31:699-705.
de Lima Barros MB, Schubach A, Francesconi-do-Valle AC, Gutierrez-Galhardo MC, Schubach TM, Conceição-Silva F, et al. Positive Montenegro skin test among patients with sporotrichosis in Rio de Janeiro. Acta Trop. 2005;93:41-7. https://doi.org/10.1016/j.actatropica.2004.09.004
Quintela LP, Passos SRL, de Miranda LHM, Cuzzi T, de Lima Barros MB, Francesconi-do-Valle AC, et al. Proposal of a histopathological predictive rule for the differential diagnosis between American tegumentary leishmaniasis and sporotrichosis lesions. Br J Dermatol. 2012;167:837-46. https://doi.org/10.1111/j.1365-2133.2012.11012.x
Fernández-Flores A, Valero L, Carrato C, Hernández-Gallego A, Fernández-Figueras MT. An epidemic outbreak of cutaneous leishmaniasis presenting as supurative foliculitis: A study of 6 cases. Am J Dermatopathol. 2017;39:1363-6. https://doi.org/10.1097/DAD.0000000000000742
Rodríguez-Toro G. El cuerpo asteroide de la esporotricosis. Especificidad y diferenciación de otras formas asteroides. Biomédica. 1985;5:11-23. https://doi.org/10.7705/biomedica.v5i1-2.1896
Rodríguez G. ¿Reconoce esta clave diagnóstica? Rev Asoc Col Dermatol. 2018;26:90-91,144-6.
Rodríguez G. Glosario Ilustrado de Dermatología y Dermatopatología. Segunda edición. Bogotá: Universidad Nacional de Colombia y Universidad de La Sabana; 2019. p. 82-4.
Hussein MR. Mucocutaneous Splendore-Hoeppli phenomenon. J Cutan Pathol. 2008;35:979-88. https://doi.org/10.1111/j.1600-0560.2008.01045.x
Rodríguez G, Sarmiento L. The asteroid body of sporotrichosis. Amer J Dermatopathol. 1998;20:246-9. https://doi.org/10.1097/00000372-199806000-00004
Meira AR. Alfonso Splendore: facetas da vida do descobridor do Toxoplasma. Scientia Medica (Porto Alegre). 2010:20:9-12.
Dib Ferreira Gremião I, Monteiro Miranda LH, Guerino Reis E, Messias Rodrigues A, Pereira SA. Zoonotic epidemic of sporotrichosis: Cat to human transmission. PLoS Pathog. 2017;13:e1006077. https://doi.org/10.1371/journal.ppat.1006077
Pereira SA, Gremião ID, Kitada AA, Boechat JS, Viana PG, Schubach TM. The epidemiological scenario of feline sporotrichosis in Rio de Janeiro, State of Rio de Janeiro, Brazil. Rev Soc Bras Med Trop. 2014;47:392-3. https://doi.org/10.1590/0037-8682-0092-2013
Gezuele E, Da Rosa D. Relevancia del cuerpo asteroide esporotricósico en el diagnóstico rápido de la esporotricosis. Rev Iberoam Micol. 2005;22:147-50.
Vásquez-del-Mercado E, Arenas R, Padilla-Desgarenes C. Sporotrichosis. Clin Dermatol. 2012;30:437-43. https://doi.org/10.1016/j.clindermatol.2011.09.017
Rodríguez G, Palencia Y. Esporotricosis. Valor diagnóstico del cuerpo asteroide. Biomédica. 1985;5:41-6. https://doi.org/10.7705/biomedica.v5i1-2.1900
Agudelo SP, Restrepo S, Vélez ID. Cutaneous New World leishmaniasis-sporotrichosis coinfection: Report of 3 cases. J Am Acad Dermatol. 1999;40:1002-4. https://doi.org/10.1016/s0190-9622(99)70093-9
Algunos artículos similares:
- Gabriela Santiso , Fernando Messina , Alicia Arechavala, Emmanuel Marín , María de las Mercedes Romero , María de los Ángeles Sosa , Florencia Rojas , Javier Mussin , Sonia Contreras , Viviana Galache , María Guerrero , Vanesa Sosa, Yone Chacón , Christian Álvarez , Ivana Maldonado, Mercedes Romero, Sofía Echazarreta , Norma Fernández , Silvia Relloso , Julián Serrano , Gustavo Giusiano , Esporotricosis en Argentina: análisis clínico y epidemiológico , Biomédica: Vol. 43 Núm. Sp. 1 (2023): Agosto, Micología médica
- Juan Manuel Senior, Clara Saldarriaga, Endocarditis infecciosa por Paecilomyces variotii , Biomédica: Vol. 29 Núm. 2 (2009)
- Diego Fernando Zea, Martín Prager, Roger Adrian Figueroa, María Consuelo Miranda, Complicación mucosa de la leishmaniasis cutánea , Biomédica: Vol. 29 Núm. 1 (2009)
- Olga Lucía Cabrera, Laureano Mosquera, Erika Santamaría, Flebótomos (Diptera: Psychodidae) del departamento de Guaviare, Colombia, con nuevos registros para el país , Biomédica: Vol. 29 Núm. 1 (2009)
- Luis Alberto Cortés, Jhon James Fernández, Especies de Lutzomyia en un foco urbano de leishmaniasis visceral y cutánea en El Carmen de Bolívar, Bolívar, Colombia , Biomédica: Vol. 28 Núm. 3 (2008)
- Carolina Firacative, Germán Torres, María Claudia Rodríguez, Patricia Escandón, Primer aislamiento ambiental de Cryptococcus gattii de serotipo B, en Cúcuta, Colombia , Biomédica: Vol. 31 Núm. 1 (2011)
- Rocío Cárdenas, Gloria M. Romo, Erika Santamaría, Felio Bello, Cristina Ferro, Lutzomyia longiflocosa (Diptera: Psychodidae) posible vector en el foco de leishmaniasis cutánea del municipio de Planadas, zona cafetera del Tolima , Biomédica: Vol. 19 Núm. 3 (1999)
- Angélica Ballesteros, Sandra Beltrán, Jaime Patiño, Cynthia Bernal, Rocío Orduz, Paracoccidioidomicosis juvenil diseminada diagnosticada en una niña en área urbana , Biomédica: Vol. 34 Núm. 1 (2014)
- Natalia Osorio, Yúrika López, Juan Camilo Jaramillo, Histoplasmosis del sistema nervioso central en un paciente inmunocompetente , Biomédica: Vol. 34 Núm. 4 (2014)
- Camilo Andrés Morales, Juliana Palacio, Gerzaín Rodríguez, Yenny Carolina Camargo, Leishmaniasis cutánea zosteriforme causada por Leishmania (Viannia) panamensis y Leishmania (Viannia) braziliensis: reporte de tres casos , Biomédica: Vol. 34 Núm. 3 (2014)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























